【執筆】コンサルタント奥村/【監修】取締役 小松大介
はじめに
支援先の医療機関を訪問し、経営層の方々とお話をする際、特に多く寄せられるご相談が「病床稼働の低下」と「収支の悪化」です。周辺の人口減少に伴い、現場では「患者数が減っている」、「ベッドが埋まらない」といった声が日常的に聞かれます。
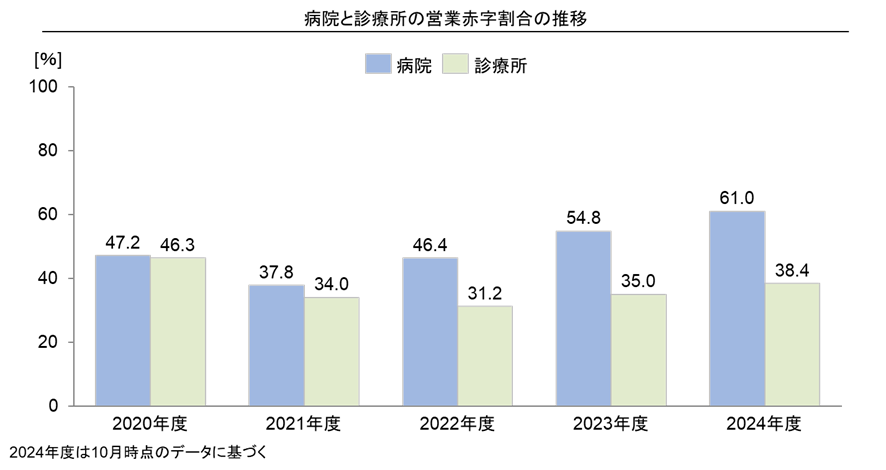
公開されている病院の経営指標や1日平均患者数の年次推移を見ると、多くの医療機関が厳しい外部環境に直面しており、患者数の減少や収益性の悪化が広く見られます。地域医療ニーズの変化や医療提供体制の再編など、医療機関を取り巻く環境は厳しい状況にあります。帝国データバンクの全国「病院経営」動向調査(2024年度)によると、民間が経営する「病院」約900法人のうち、2024年度の損益動向を調査した結果、本業である医療活動の利益を示す「営業損益」で、「赤字」経営だった病院の割合は 61.0%でした。前年度(54.8%)に比べて6.2%増加しました。開業医などの「診療所」(対象:約700法人)での割合は38.4%だったのに対し、病院経営の赤字割合は約1.6 倍でした。
一方で、弊社が実際に現場に入り、患者受け入れの流れや紹介経路を一つ一つ確認していくと、外部環境だけでは説明できない要因が少なくありませんでした。
例えば、以下のような状況です。
- 受け入れられるはずの患者を、職員独自の判断で見送っている。
- 病院の機能や受け入れ可能な患者像が紹介元に十分に伝わっていない。
- 紹介活動が特定個人の関係性に依存している。
- 紹介元とは空床状況のFAX共有にとどまり、直接の面談実績はない。
受け入れ体制や患者紹介活動が機能していないことが稼働の伸び悩みに影響しているケースが見られました。こうした課題に対し、弊社では医療機関の現場に入り込み、院内の体制整備や院外の地域連携活動を進める支援を行っています。本レポートでは、稼働向上に向けて実際に取り組んだ院内・院外それぞれの取り組みをご紹介します。
支援事例
ケース1:患者受け入れ体制整備の支援
【課題】
病院Aは、地域の中核を担う精神科病院として、地域医療を支える重要な役割を果たしてきました。一方で、病床に空きがあるにもかかわらず、患者の受け入れが進まず、病床稼働が伸び悩む状況が続いていました。弊社がヒアリングを行う中で見えてきた課題は、受け入れ判断が個人の経験に依存しており、組織として共有された基準や振り返りの仕組みが整っていないという点でした。
- 受け入れ基準が明確でない
同院が対象とする患者像や、身体疾患を併せ持つ患者の受け入れ基準が明文化されておらず、判断は職員個人の経験や感覚に依存していました。その結果、相談しやすい医師に負荷が集中し、「これ以上は対応できない」という判断が増える状況でした。
- 振り返りと改善の仕組みがない
また、患者の受け入れを断った事例について、以下を検証する場が設けられていませんでした。
✔ 何が要因で断ったのか?
✔ 受け入れるために調整できる余地はなかったか?
受け入れ基準が不明確で、振り返り・改善の仕組みも不十分な状況が続いていました。その結果、病床に余力があるにも関わらず、受け入れ数が伸び悩んでいました。
【対応策】
- 受け入れ基準の明確化
まず、弊社で医師、看護師、地域連携担当者などの関係者への個別ヒアリングを実施しました。その内容をもとに整理をし、次の項目について明文化しました。
✔ 病院Aで対象とする患者像
✔ 判断が分かれやすい疾患の考え方
✔ 受け入れが難しいケースとその理由
例えば同院の場合、アルコール依存症について、以下のような具体的な線引きができました。
✔ アルコール依存症のプログラム提供は不可
✔ 過去にアルコール依存症であった患者の受け入れは可
その後、弊社がサポートし、関係部署との受け入れ基準について院内での合意形成を図りました。これにより、個人の経験や感覚に依存していた判断が、組織としての共通基準に基づくものへと変わりました。また、特定の医師に判断が集中する構造も緩和され、負担の平準化にもつながりました。
- 相談事例の振り返り会議の設置
次に、相談事例を振り返るための月次会議を設置しました。医師、看護師、関連部署が参加するこの会議は、弊社がファシリテーターを担当し、以下を議論する運用としました。
✔ 何が要因で断りが発生したのか?
✔ 地域のニーズを踏まえ、受け入れるために改善できる点はなかったか?
ある月には約40件相談件数のうち、透析患者の入院相談が5件ありました。当院ではもともと、透析患者は受け入れ不可としていましたが、地域ニーズを踏まえ、「受け入れるための条件整備」という視点で議論を行いました。具体的には以下の項目を検討しました。
✔ 透析病院と連携するための地域連携活動
✔ 透析患者の送迎方法
✔ 職員研修の必要性
会議での議論を通じて、職員の意識が「断る前提」から「どうすれば受け入れられるか」へ徐々に変化してきました。
現在は、支援前に比べて病床稼働率が約10%向上しています。一方で、看護師不足が新たな課題となっているため、受け入れ体制強化のための看護師採用も支援しています。
ケース2:集患に向けた地域連携活動の支援
【課題】
クリニックBは、地域で著名な医師が理事長として開設した透析クリニックです。長年、理事長個人の信頼関係を背景に安定した紹介を得ていました。しかし、新規透析施設の開設や理事長の高齢化に伴い、紹介患者数は徐々に減少していました。弊社が現地で状況を整理したところ、紹介が個人の信頼関係に依存しており、組織として地域連携活動(営業活動)の仕組みが構築されていないことが明らかになりました。
- 接点の不足と紹介経路の固定化
維持透析患者の紹介元が5施設に集中しており、新規紹介元の開拓を含めた営業活動は全く実施していませんでした。競合施設が増えている中で、既存ルートだけでは紹介数を維持できない状況になっていました。
- 強み・受け入れ基準が地域に伝わっていない
当院は基本的に受け入れに前向きな姿勢でしたが、そのスタンスや受け入れ可能な患者像が地域の医療機関に十分に伝わっていない状況でした。
【対応策】
- 地域連携活動に向けた営業ツールの準備
事務長、看護師長、地域連携担当者と弊社で当院の特徴を整理し、紹介元向けパンフレットの新規作成を支援しました。
パンフレットでは、以下の項目などを整理しました。
✔ 機能の特徴
✔ 受け入れ可能な患者像
✔ 個別相談可能なケース
✔ 地域連携相談時の連絡先
地域連携活動では、単に資料を渡すのではなく、受け入れ基準を具体例とともに説明する訪問ルール作りもサポートしました。実際に同院担当者の訪問後には、「受け入れ基準が明文化されていると相談しやすい」という声がありました。連携活動後、紹介前の事前相談や問い合わせが徐々に増加しました。
- 訪問先リストの作成と重点先の明確化
同院から運転時間30分圏内にある医療機関を弊社がリストアップし、訪問先リストと優先順位を設定しました。
まず、A(優先度高)からC(優先度低)にグルーピングしました。
A) シャント造設を行っている病院(11施設)
B) 腎臓内科医がいるが、シャント造設を行っていない病院・クリニック(8施設)
C) A・B以外で、糖尿病内科・泌尿器科・眼科を標榜している病院・クリニック(62施設)
さらに、同じグループ内で①~③に分類分けしました。
① 既存紹介先
② 紹介が途絶えている先
③ 新規開設施設
また、訪問メンバーも目的に応じて選別しました。
✔ 医療的説明が必要な場合 → 看護師長+事務長+地域連携担当(+必要に応じて医師)
✔ 経営・機能説明が中心 → 事務長+地域連携担当
✔ 連携実務の確認 → 地域連携担当者
同院は営業未経験の組織であったため、まずは関係性のあるA-①の医療機関から開始しました。訪問後すぐに、維持透析患者1名の紹介があり、職員の意識変化にもつながりました。
現在は、紹介元への訪問活動を単発で終わらせず、月次会議で進捗をモニタリングしながら、弊社も同席する月次会議で施策改善を継続しています。
まとめ
病床稼働を高めるためには、「院内体制の整備」と「地域連携活動」を分担せず、両輪で設計することが重要です。本支援では以下の施策を行うことで、受け入れ体制と集患活動を連動させました。
- 院内では判断基準と改善サイクルを構築
- 院外では紹介経路の再設計と営業基盤を整備
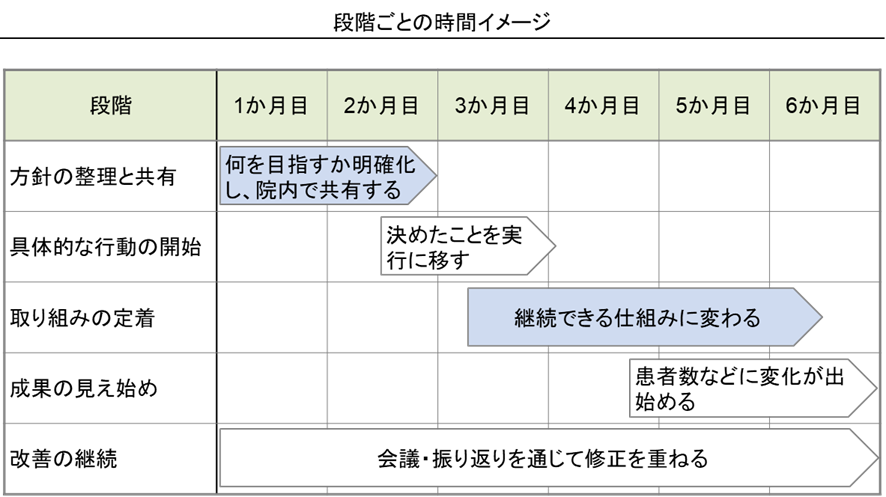
施策が円滑に機能し、成果が数値として現れるまでには一定の時間を要します。ケース1では、特に関係者(キーパーソン)との合意形成や院内で決定した活動事項の定着化に時間を要しました。施策の実行にあたっては、営業活動に対して疑義を抱く職員もいました。影響力の大きいキーパーソンの理解と合意は不可欠であるため、個別面談を実施し、施策の意図や目的を丁寧に説明することで合意形成を図りました。また、日々の業務負担が高い中で、新たに決定した取り組みが実行されないまま形骸化してしまう傾向も見られました。そこで、「誰が・何を・いつまでに行うのか」を明確にし、進捗状況を共有しながら定期的に検証と改善を行いました。会議での実行状況の確認と改善の積み重ねにより、取り組みが徐々に定着化してきました。具体的な成果が見え始めたのは、支援開始から5~6か月目でした。
現場の実情を丁寧に整理し、「どうすれば実行できるか」まで落とし込むことが、持続的な稼働改善につながると考えています。
まずは相談する
監修者
小松 大介
神奈川県出身。東京大学教養学部卒業/総合文化研究科広域科学専攻修了。 人工知能やカオスの分野を手がける。マッキンゼー・アンド・カンパニーのコンサルタントとしてデータベース・マーケティングとビジネス・プロセス・リデザインを専門とした後、(株)メディヴァを創業。取締役就任。 コンサルティング事業部長。200箇所以上のクリニック新規開業・経営支援、300箇以上の病院コンサルティング、50箇所以上の介護施設のコンサルティング経験を生かし、コンサルティング部門のリーダーをつとめる。近年は、病院の経営再生をテーマに、医療機関(大規模病院から中小規模病院、急性期・回復期・療養・精神各種)の再生実務にも取り組んでいる。主な著書に、「診療所経営の教科書」「病院経営の教科書」「医業承継の教科書」(医事新報社)、「医業経営を“最適化“させる38メソッド」(医学通信社)他
関連記事
出典
全国「病院経営」動向調査(2024年度) 帝国データバンクhttps://www.tdb.co.jp/report/industry/20251204-hospital24fy
病院経営に強いメディヴァのコンサルティングについて

