2026/03/06/金
地域医療の未来に飛び込む、ファーストペンギンたち

ファーストペンギンとは、群れの中から天敵がいるかもしれない海へ、魚を求めて最初に飛び込むペンギンのこと。
時には自らファーストペンギンとなって新しい取り組みを推進し、時にはファーストペンギンのパートナーとして伴走しながら支援する。メディヴァには、そのように地域医療の課題に挑むコンサルタントが多数います。
医療・介護現場での視点、企業・行政支援からの視点、地域の実情やデータに基づいた視点―。
本連載では、地域医療の未来を切り開くメディヴァのコンサルタントの視点や取り組みに迫ります。
今、メディヴァと子会社シーズ・ワンで推進しているコミュニティ&コミュニティホスピタル(CCH)事業。CCHへ転換した中小病院の中には、地域医療のニーズに応えて赤字から再生した事例としてメディアに掲載された病院もあるなど、注目を集めています。
今回は、着実にその輪を広げている本事業を、これまで様々な地域の医療課題分析を担当してきた大類の視点から深掘りしていきます。
■話し手
コンサルタント 大類(企業行政チーム・グループリーダー)
行政・自治体をクライアントとし、主に地方自治体における医療課題調査・医療体制検討や地域包括ケアシステム構築支援、在宅医療・介護連携推進に従事。エビデンスに基づいた客観性・納得性の高い地域課題の見極めと実行可能性の高い施策提案・実行支援を行っている。
目指すのは地域に住まう人の“生活”を中心とした健康で幸福度の高いまちづくり。
■聞き手

大石 佳能子(代表取締役/規制改革推進会議委員)
大阪大学法学部卒、ハーバード・ビジネス・スクールMBA、マッキンゼー・アンド・カンパニー(日本、米国)のパートナーを経て、メディヴァを設立。医療法人社団プラタナス総事務長。江崎グリコ(株)、 (株)資生堂等の非常勤取締役。一般社団法人 Medical Excellence JAPAN副理事長。規制改革推進会議委員(医療・介護・感染症対策ワーキング・グループ座長)、厚生労働省「これからの医業経営の在り方に関する検討会」委員等の各委員を歴任。
目次
大石:様々な行政支援を担当してきた大類さんにお聞きしたいのが、今、メディヴァが推進しているコミュニティ&コミュニティホスピタル事業(CCH)についてです。特に「コミュニティ」の部分についてなのですが、中小病院が行う地域活動って、どのような意義があると思いますか?
大類:私自身、患者さんの人生を診る「治し、支える医療」を目指すというCCHの概念にとても共感していたので、皆さんが取り組まれている活動等について勉強しながら、CCHとはどういうものだろう?ということをずっと考えてきました。
そうして思うのは、今、病院が中心となって「地域医療」の持続性を図ることが求められており、CCHはその役割を担っているのではないかなということです。
例えば厚労省が進めている「地域医療構想」は、元々は「医療」という枠組みで地域を見たときに、行政区を超えて適切なコミュニティを形成していくという意義があったと私は捉えています 。救急医療であればその目的に応じたコミュニティの範囲とプレイヤー、在宅医療であればもっと小さなコミュニティとプレイヤーを定義しよう、というものです 。
一方、地域住民日々の生活や受診行動を考えると少し違う見方ができて、地域の中で道しるべとなるような医療機関があり、そこを中心に完結するコミュニティも求められているのではないかなと思います。少し調子が悪くなった、心配ごとや困りごとが生じた、というときに、一つの医療機関から様々なところへつながれる。そういう核となる機能を持つ病院がCCHなのだろうと感じています。
それは、かつてのお寺の役割に近いのかもしれません。体調が優れないときにお寺へ行くと、脈を診てくれたり、お薬を処方してくれたり、漢方の先生を教えてくれたり。様々な人がそこに集まり、健康のことや、自分たちがどのように年齢を重ねていくのかについて学んでいたと思うんです。そうしたコミュニティが、CCHの概念を通して、今風に復活するようなイメージを私は持っています。
大類:CCHでは、地域の方の声を傾聴することで課題を捉え、それに対してのソリューションを全力で考えられていて、とても尊敬しています。
その中で、どうしても日々の業務においては、一人ひとりの患者さんやその支援者との「点と点」のコミュニケーションに基づくアプローチ中心になるという側面があるのではないかなとも感じていて。先ほどお話ししたように、CCHを中心に本来あるべき新しいコミュニティがつくられるのだとしたら、点と点のコミュニケーションだけでなく、そこから得た情報や知見を「ピース」として紡ぎ、地域の実態や根幹的な課題を構造として明らかにして いくアプローチも必要ではないかなとも思うんです。行政チームで行っているような地域分析、すなわち公知のデータや情報を分析した結果も活用していくことで、より地域が抱える真の課題を見極められ、総合診療的な見立ても提供できるようになるのではないかなと考えています。
個々の患者さんや地域住民へのアプローチと、それを補完するデータやファクトが組み合わさることで、よりコミュニティの概念が強固になるように思うんです。
大石:確かにデータ分析を行うことで、健康課題だけでなく、それを支える食の問題や、受診を妨げる移動の問題など、地域全体の課題が見えてきますよね。
ただ例えば食の問題の解決のために地域食堂を月に1回開催します、ということは大切だと思いつつも、残りの日の食事の問題は解決しないんですよね。病院だからできること・できないことはもちろんありますが、本来はもっと定常的な支援が必要ではないかと、最近少し思い始めています。
大類:今のお話で思い出したのですが、以前、へき地医療関係の学会で、自治体病院や国保診療所の先生方の取り組みを聞く機会があり、そこで「これはCCHの一つの形かもしれない」という内容がありました。
へき地の診療所では、先生が患者さんの生活そのものを〝深く〟診ていて、例えば、家族が運転して雪の中を1時間かけて受診していることや、近くに家族がいないため日持ちのする塩分の多い食事をしているだろうことまで想定されていて。そのうえで「診療所に栄養士さんがいるから、食事を用意してもらおう」「ヘルパーさんにも手伝ってもらおう」といった采配まで、診察の場でされているそうなんです。
〝その人の生活を診る〟ために、地域全体の医療機関や施設の情報を把握し、顔の見える関係性を築いた上で必要なアプローチをする。これは、まさにCCHの原点だなと思いました。もちろん、人口が多い地域で同じことができるかといわれれば、難しいと思いますが、本質的に求められていることは同じなのではないかなと。
大石:面白いですね。今の例では、行政にはどのような役割があったのでしょうか?
大類:いまお話したのは、国保診療所の事例で、必然的に行政と一体的に運営に取り組まれているようでした。行政側にも「一緒に対策していこう」という意識があるんですよね。また地域に医療機関が1つしかないため、地域全体がそこに頼っている状態のようでした。
「この診療所があるから、この地域で最期を迎えらえる」というイメージを、行政も地域の方も持てていることはとても重要で、ACP(アドバンス・ケア・プランニング)が言わなくとも自然にできている状態になっていて、理想的だと感じました 。
大石:大都市圏の場合は、過疎地と異なり、やはり対象となる人口も多いので、同じような取り組みは難しい面もありますね。たまたまつながれた人だけを支援するのではなく、地域で困っている人を徹底的に把握するには、やはり行政との連携が重要になってきそうです。
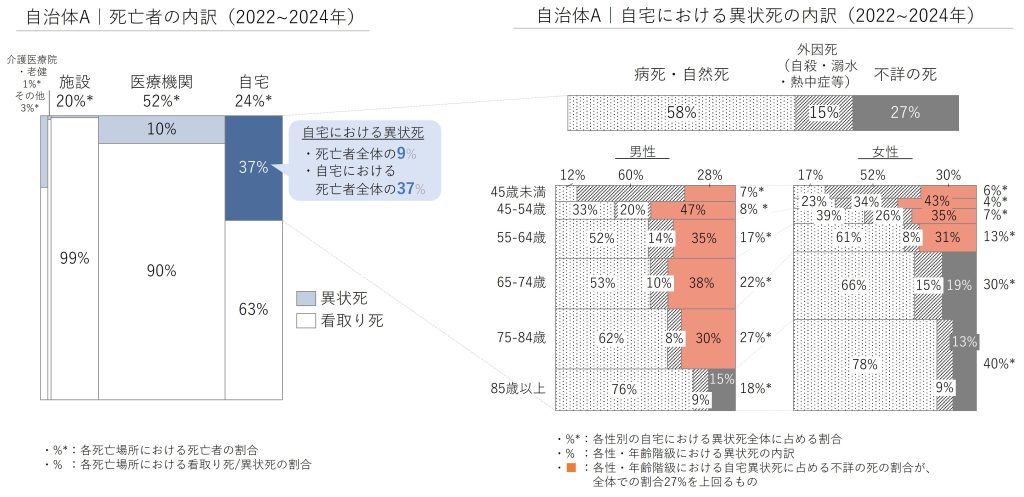
大類:そうですね。確かに、ご支援している大都市圏の自治体でも、まさにそうしたニーズが高まっています。この自治体では、在宅医療・介護連携推進事業の一環として、死亡小票データの分析調査に取り組んでいます。当初は、看取り死(死亡診断書が発行された死亡)の現状・課題を把握し、在宅療養の環境整備に活かすことが主な目的でしたが、担当部署を超えて、想定以上に「異状死」、特に自宅における異状死のデータに注目が集まるようになりました。
同地域は、在宅医療・介護の資源が充実していて、自宅での看取りも進んでいると考えられていました。しかし、死亡者全体の1割弱、自宅死亡の4割弱が異状死で、さらにその3割弱が「不詳の死」――つまり死後長時間が経過してから発見された孤立死・孤独死でした。しかもその数や割合は、性別・年齢階級によって大きく異なる。特に男性に多く、50代後半から急増するという実態も見えてきました。一方で、この自治体では、地域包括支援センター職員や民生委員などの方々が、見守りアウトリーチとして地域住民の自宅を一軒一軒個別訪問されるなど、本当に頭の下がるような努力をされています。
多くの自治体と同様に、見守りアウトリーチは、よりリスクが高いと考えられる75歳以上の独居あるいは高齢者のみの世帯などが中心になりますが、その一方で、「60代男性の突然死・孤独死が多いようだ」という現場の声もあがっていたそうです。今回の分析結果は、そうした現場感覚を数字で裏付けるものになりました。
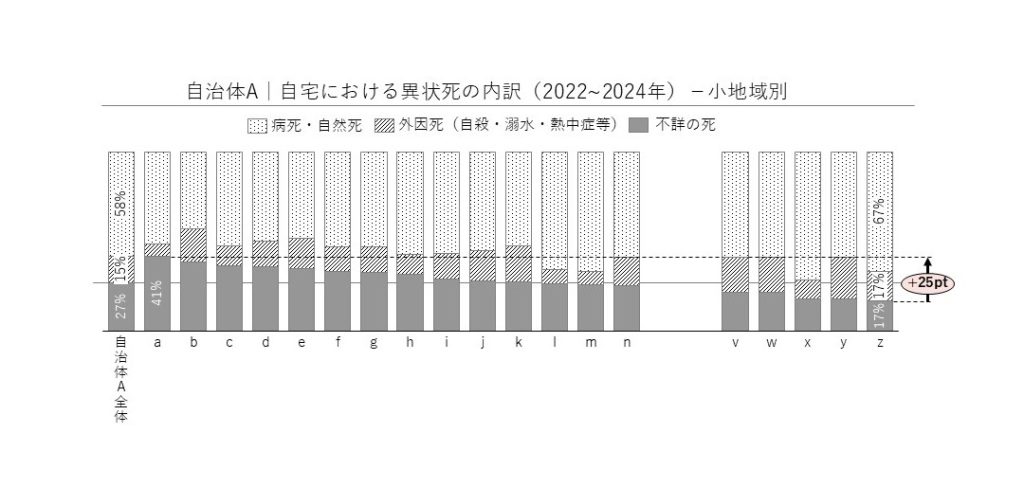
最近では、日常生活圏域(小地域)単位で、実態を把握、分析しようという議論も進んでいます。自宅における異状死の内訳も、小地域ごとに大きく異なることが分かってきています。行政、現場の第一線で日々活動されている方々の知見を取り入れ、仮説検証型でよりきめ細やかに地域の住民、地理、資源等の特性と組み合わせた分析、診断を進め、効果的な施策につなげていくニーズを実感しているところです。
また、今回のケースを通じて、データの活用意義を改めて認識しています。多様な領域や関係者にまたがる地域の課題を一体的に捉え、「共通の問題認識」として解決に向かうための土台になる。今後は、制度のはざまに置かれ、支援が届かないまま孤立している方々、社会的処方を必要としている方々をいかに「見える化」するかが、行政にとって一層重要なテーマになるはずです。地域における「ひと」を中心とした活動と、私たちが提供するデータとを互いに活かし合いながら、健康で幸福度の高いまちづくりにつなげていきたいと考えています。
大石:今、コミュニティ&コミュニティホスピタル協会では、総合診療医のリカレント教育プログラムを考えているところなのですが、単に総合診療のスキルを身につけるだけではなく「π字型」のスキル形成ができないかなと思っているんです。
横線は総合診療スキル、縦線の一つは既存の専門性、そしてもう一つがマネジメント。この「マネジメント」のところは組織運営や病院経営などのスキルだけでなく、「地域分析」と「地域マネジメント」も必修科目として入れたいと考えています。医師の皆さんが、地域分析に関してある程度の考え方や定型パターンを習得し、分析結果を頭に置きながら、地域における患者フローや健康づくりをマネジメントする。そういう「π字型」の総合診療医が、全国のコミュニティホスピタルで活躍してくれると良いなと思っていて、ぜひ、そうしたプログラムを一緒に考えてもらえると嬉しいと思っています。
大類:ありがとうございます、ぜひ、お願いします!