2025/09/25/木
地域医療の未来に飛び込む、ファーストペンギンたち

ファーストペンギンとは、群れの中から天敵がいるかもしれない海へ、魚を求めて最初に飛び込むペンギンのこと。
時には自らファーストペンギンとなって新しい取り組みを推進し、時にはファーストペンギンのパートナーとして伴走しながら支援する。メディヴァには、そのように地域医療の課題に挑むコンサルタントが多数います。
医療・介護現場での視点、企業・行政支援からの視点、地域の実情やデータに基づいた視点―。
本連載では、様々な視点で地域医療の未来を切り開くメディヴァのコンサルタントの取り組みに迫ります。
高齢化に人口減少…。漠然とした危機感をいだきながらも、地域医療の課題がどこにあるのか、見極めることに苦労している自治体も多いのではないでしょうか?
今回は地域医療の道しるべともなり得る「地域分析」に取り組む企業行政チーム・大類の視点に迫ります。データ分析によって、いかに本質的な課題にたどり着くのかー。ぜひお読みください。
■話し手
コンサルタント 大類(企業行政チーム・グループリーダー)
行政・自治体をクライアントとし、主に地方自治体における医療課題調査・医療体制検討や地域包括ケアシステム構築支援、在宅医療・介護連携推進に従事。エビデンスに基づいた客観性・納得性の高い地域課題の見極めと実行可能性の高い施策提案・実行支援を行っている。
目指すのは地域に住まう人の“生活”を中心とした健康で幸福度の高いまちづくり。
■聞き手

大石 佳能子(代表取締役/規制改革推進会議委員)
大阪大学法学部卒、ハーバード・ビジネス・スクールMBA、マッキンゼー・アンド・カンパニー(日本、米国)のパートナーを経て、メディヴァを設立。医療法人社団プラタナス総事務長。江崎グリコ(株)、 (株)資生堂等の非常勤取締役。一般社団法人 Medical Excellence JAPAN副理事長。規制改革推進会議委員(医療・介護・感染症対策ワーキング・グループ座長)、厚生労働省「これからの医業経営の在り方に関する検討会」委員等の各委員を歴任。
目次
大石:大類さんは企業行政チームで、主に行政案件を担当してくださっていますが、そもそもどのような仕事をしているかというところから紹介してもらってもいいでしょうか?
大類:メディヴァの行政案件は大きくは2つのパターンに分けられるのですが、一つは国の法律や方針等に基づいて自治体で作成しなければならない計画や、進めていくべき事業がある中で、コンサルティングや実行支援をするもの。
もう一つが、自治体の方が仕様を定めるまでに至らない漠然とした課題を抱えている状態で、その課題感を伺いながら、具体的には何を解決すべきで、どういうアプローチができるかを提案し、実行につなげていこうというものです。
私がよりリソースをかけて担当しているのが後者で、ここ数年で案件が増えています。
首長や保健医療にかかわる決定権を持つ担当者とお話ししながら、最初の段階で「自分たちの自治体の課題をこういう風に理解してくれるんだ」と感じてもらいつつ、「では何をお願いすればいいだろうか」というところまで展開してもらう必要があります。
そのために、まずは公知のデータや情報を分析しながら、どこに本質的な課題があるかを見立て、マクロの視点でその地域を診断するということを一つの大きな核に取り組んでいます。
目指すイメージとしては、「どんな病気かはわからないけれど、なんだか調子が悪い」という時にまず相談する〝総合診療の先生〟に近いかもしれません。
最初はデータからの見立てですが、その地域に足を運びながら検査をして、診察をして、その結果として診断をお出しできるようなアプローチを目指しています。
大石:大類さんが今言われた中で前者の支援は、他社でもされているところは多いですよね。やはりメディヴァの特色としては後者だと思うのですが、なぜこうした地域の診断ができるのだと思いますか?
大類:多面的な見立てをしないと地域の課題は特定できないのですが、それをできる役者がメディヴァには揃っているということは、実際にお仕事をしながら感じているところです。
メディヴァには久富さんのように医師兼コンサルタントの方もいますし、医師に限らず医療職や介護系の職種など、実際に現場に立たれていた方がたくさんいます。だからこそ、分析や調査をふまえた見立てがとても本質的で、なおかつ深いのだと思います。
私自身は医療資格を持っておらず、現場で患者さんに直接何かを提供する立場ではないのですが、前職では製薬会社で医薬品の研究開発に携わり、ペイジェントジャーニーを徹底的に分析するということをしていました。ペイシェントジャーニーとは、例えばある疾患の患者さんが朝起きて、歯を磨き、身支度して…という1日の流れの中で、どのような行動をとり、どういう動作をしているのかを、細かく具体的に分析して、服薬はもちろんそれ以外の困りごと、「製薬会社として何を必要とされているか」を考えるというアプローチです。
メディヴァに入り、〝医療職じゃない私ができることは何か〟を考え直した時、これは使えると思いました。地域分析に取り組むときにも、地域の方がどのような文化の中で何を感じ、考え、行動しているかを見つめることを一番大切にしています。
大石:大類さんは、プレゼンテーションの場で「私たちはこういうことができます」というような、いわゆるプロダクトアウトのアプローチはされていませんよね。
「あなたの悩みは何ですか」ということを聞き、そのうえで基礎分析の結果を踏まえながら、相手がなんとなく調子が悪い程度に感じていたことに対して「これが原因かもしれない」と提示する。そうすると相手から「そういえばこんな悩みもあって…」ということが引き出され、その場で「それならこういう分析をしていきましょう」というところまで返せるというのが、他にはないと思っています。
行政案件を担当している今のチーム体制もとてもいいと思っていて、大類さんが分析で導いたベースがあり、久富さんが医師の視点や現場経験から専門的な知識を足し、私は専門的な知識もなく、基礎分析もしていないのですが、市長レベルの方との打ち合わせの際に、どういう切り口で語っていくべきかをサポートできると思っています。
やはり大類さんのような分析できる人がいることで、案件ごとに土台のしっかりとした対応ができているのだという感じはありますね。
大類:そんな立派なものでもないのですが・・・、ありがとうございます。
大石:「分析する」といった時に、どのようなデータを用いるかは、皆さん気にされるところかなと思います。大類さんが実際に、どういうステップで、どんなデータを分析し、どのような結果に辿り着いたか、何か思い出深い事例があれば教えてもらえますか?
大類:こうした地域分析をしていくきっかけになった案件が、2022年にスタートした茨城県行方市での医療課題調査でした。
>行方市での取り組みついては以下の記事もぜひご覧ください。
https://mediva.co.jp/recruit/blog/history/15182/
行方市では、過疎化の影響もあり、地域の医療を支えてきた公的病院の病床削減や夜間救急の廃止など、大幅な機能縮小がなされていました。
地域の砦であった病院の機能が縮小される中で、どのように医療体制を立て直せばよいか。元々あった機能を戻すのは難しいけれど、では最低限どんな機能があれば住民が健康に暮らせる持続可能な街を再構築できるのか―。まずはそうした問いを立てて解いていくというところから関わらせていただきました。
恐らく基礎分析としてスタンダードなものは、既存の受療動向に基づく診療科ごとの患者数推計や、人口推計に合わせて15年後、20年後にどうなるかという分析だと理解しています。実際にそうした分析結果も基礎データとしては持っていたのですけれど、行方市の場合、このデータでは真の課題を示すことができないのではと考えました。
最初に現地にうかがう前の事前調査から、医療資源が十分ではないこと、平均寿命が国や茨城県よりも低い水準であること、循環器疾患での死亡が多いこと等が分かっていました。また、市長や職員の方などとの議論でも、一次産業に就く方が多く、ちょっと調子が悪い程度では病院にかからない方が少なからずいらっしゃる地域だということをうかがっており、「既存の患者数に基づく推計だけでは、潜在的な点も含めた医療ニーズや課題はわからないのではないか」と感じたんです。
そこで、まずは受療行動自体が必ずしも“あるべき形”にはなっていないという仮説を立て、その仮説に対してどういう診断をお出ししたらいいだろうかと考えました。
その中で「健康寿命を伸ばし、住み慣れた地域で長く健やかに過ごしていく」ことを一つのゴールに据え、どれ位の年齢で、どのようなシーンで、どういった亡くなり方をされているのかを順番に紐解く手法をとってみようと、分析の設計を立てたんです。
具体的には、死因・死亡者数は自治体や厚労省での公表データがあるので、それらを分析し、亡くなる手前にどの疾患にかかっていたか、その患者数は凡そどのくらいかを調べていきました。
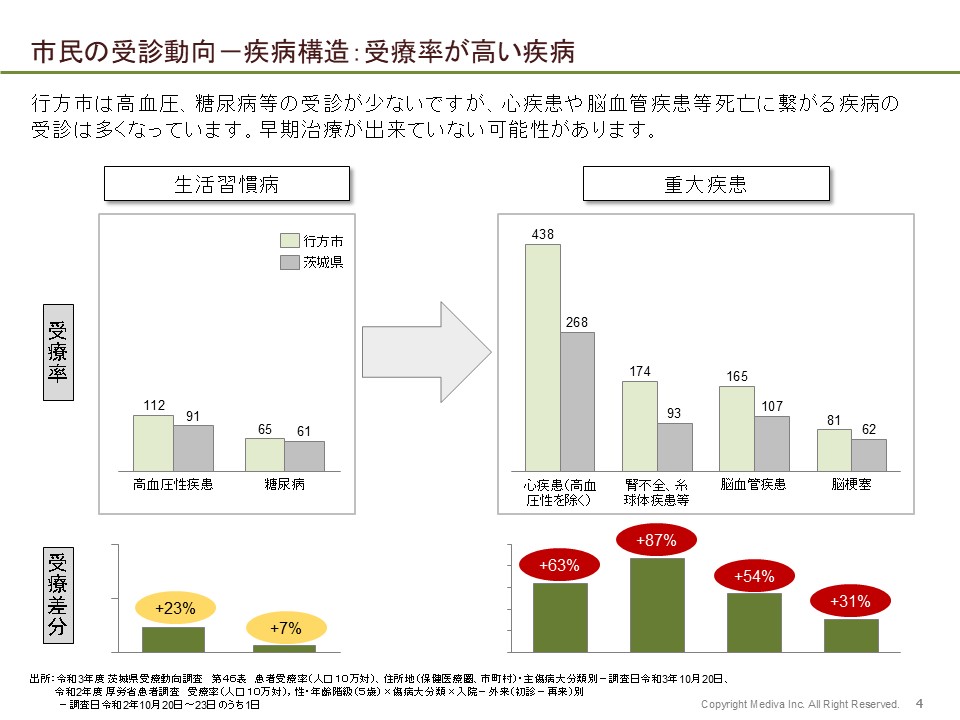
例えば行方市の場合は循環器疾患で亡くなる方がとても多く、国や茨城県全体をはるかに超えた水準だったんです。ただ、通常は亡くなる方が多い=患者数も多いはずが、患者数自体はそこまで多くなく…。循環器疾患の中でも重篤な脳梗塞や脳血管疾患、心不全、心筋梗塞の数が少なく、その手前にある生活習慣病の高血圧や脂質異常症、糖尿病の患者数はそこまで少なくないということも茨城県の受療動向調査等からわかりました。
つまり循環器疾患で亡くなる方が多いと、循環器疾患の患者数も多く、重症化する前の生活習慣病患者数も多いピラミッド型になるはずなのですが、行方市の場合は逆ピラミッドに近しい形になっていたんですね。
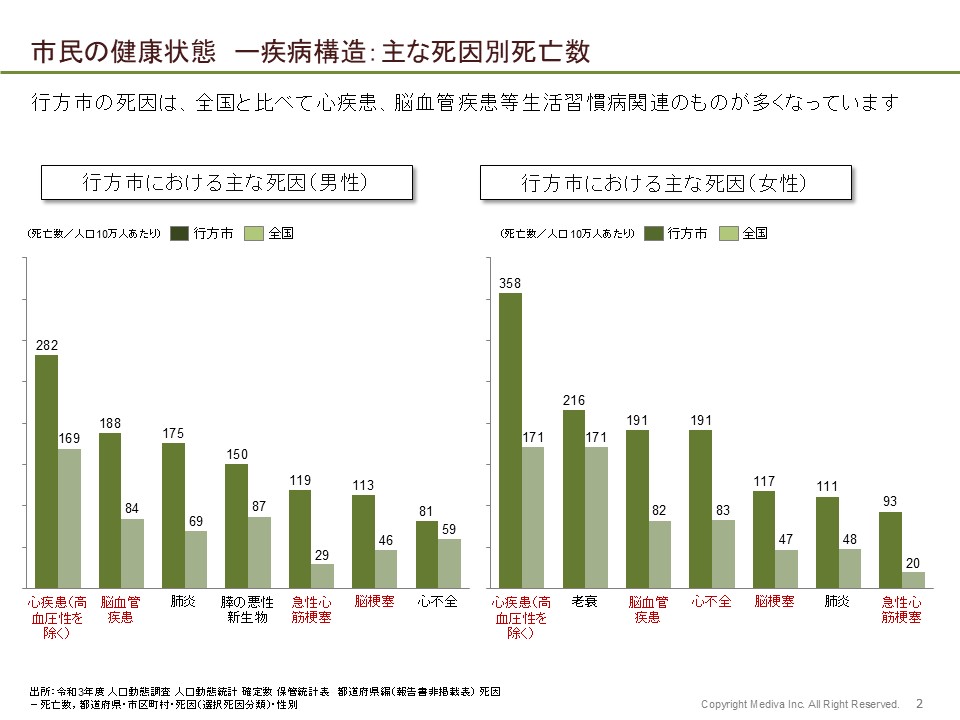
仮説とも照らし合わせると、受療行動が必ずしも十分ではないがために、この大きな死因につながっているであろうことが考えられ、さらに紐解くと予防行動も十分ではない可能性も見えたんです。そこで健診データの分析とあわせて地域保健師の方へのヒアリングも行うと、後期高齢者の受診率が他の自治体と比べて低いことがわかり、また30~40代の方でも健診は受けているけれど、特定保健指導は受けていなかったり、健診後に受診勧誘があっても医療機関にかかっていないことが明らかになりました。
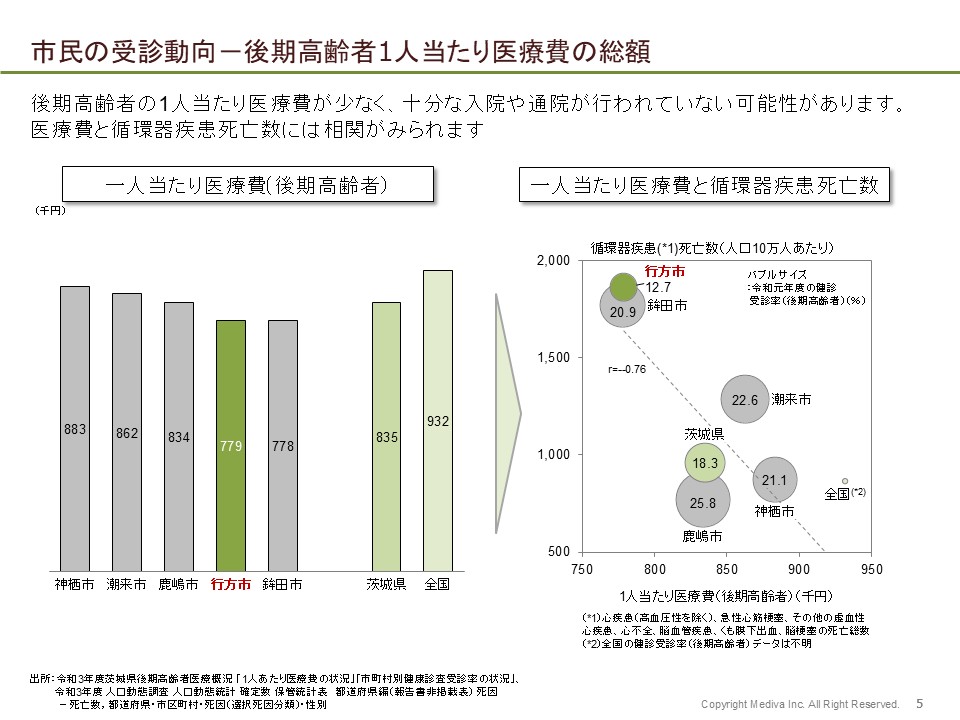
その他、なぜ今、こうした大きな課題があるのかをペイジェントジャーニーにそって紐解きながら、公表データを活用して検証しつつ、保健師やその他の地域の専門職の方へのヒアリングで補完し、地域の診断を実施していきました。
ちなみに、国保データを用いた「データヘルス計画※」、「茨城県後期高齢者医療広域連合のデータ」、健康行動に少なからず影響を及ぼす「就労状況」等は、国勢調査など膨大な公表データから目的に応じたものを探し当てる必要があり、苦心するところでもありますが、醍醐味でもあります。
※データヘルス計画
健康保険組合などが、特定健康診査の結果やレセプトなどのデータを分析し、加入者の健康保持増進のための保健事業を計画・実施・評価する事業計画。
恐らく行政の方々も受療行動や予防行動に課題があることは感じられていたと思うのですが、重症化や死亡率などのアウトカムデータに繋げて提示することで、本質的な課題を明確にできたのだと思います。真に取り組むべきは、高次の救急医療機関を復活させたり、循環器疾患の専門医を複数連れてくることよりも、その手前にある生活習慣病の段階からの早期治療、重症化予防、日常の療養の質を高めていくことではないか、という風に、その先の議論にもつながりました。
大石:行方市の案件は私にとっても思い出深い事例と言いますか、メディヴァの力が活かせたプロジェクトだと思っています。
日本全国の様々な地域に、多様な課題があるかと思いますが、今後大類さんが取り組みたい地域というのはありますか?
大類:そうですね…夢としてあるのは、日本全体のマクロな分析をしたうえで、優先的に解決をしていくべき地域を見出し、その自治体の方向けのセミナーなどを通して「地域課題を考えるきっかけ」をつくりたいというものです。
特に医療過疎地域へのアプローチはしていきたいと思っているのですが、へき地・離島医療は、以前から課題が明らかだったこともあり、調査・研究が進み、オンライン診療等の制度も早くから整えられてきたんですよね。一方、日本国内の約半数が指定されている「過疎地域」に目を向けると、へき地や離島と同等以上に医療・健康課題を抱える自治体が山ほどあるんです。
こうした実態を知っている者として、きちんとアプローチしていきたいと思っていますし、今まで培ってきたものでそれができると信じています。
大石:過疎地域と同じように「へき地」の定義にはあてはまらない「準へき地」の問題もありますよね。以前行政チームでも検討していましたが、こうした医療へのアクセスが困難な地域についての分析を、今後ぜひカタチにしていきたいですね。
>準へき地に医療を届ける「オンライン診療」の取り組みについては以下の記事もご覧ください。
https://mediva.co.jp/report/pioneer/16574/