2025/04/23/水
医療業界の基礎解説
【監修】取締役 小松大介
高齢化にともなう医療ニーズの急増や地域間の医療資源の偏在など様々な要因により、医療業界全体で人手不足が深刻化しています。
人手不足の影響で、医療従事者に大きな負担がかかり、離職につながるケースは珍しくありません。そして、さらなる人手不足を招くという負のスパイラルに陥っています。この状況を脱するためにも、早急な対策が必要不可欠といえるでしょう。
本記事では、医療業界の人手不足の現状や、それにより起こりうるリスクを踏まえたうえで、具体的な改善方法についてご紹介します。
目次
医療現場では、慢性的な人手不足が深刻な問題となっています。以下は、「医師らおよび看護師ら」の有効求人倍率を示したものです。
参考:厚生労働省ハローワーク情報サイト~ハロワのいろは~|職業別の有効求人倍率
これは、医師ら求職者1人に対して3.38倍の求人、看護師らの求職者1人に対して2.39倍の求人があることを示し、人手不足の状態であることが推測されます。
実際のところ、医療従事者数は増加傾向にあります。以下で、医師数の推移を紹介します。

上記のグラフのとおり、医師は増えているにもかかわらず、医療業界全体で人手不足と言われているのには4つの理由があります。
1つずつ解説します。
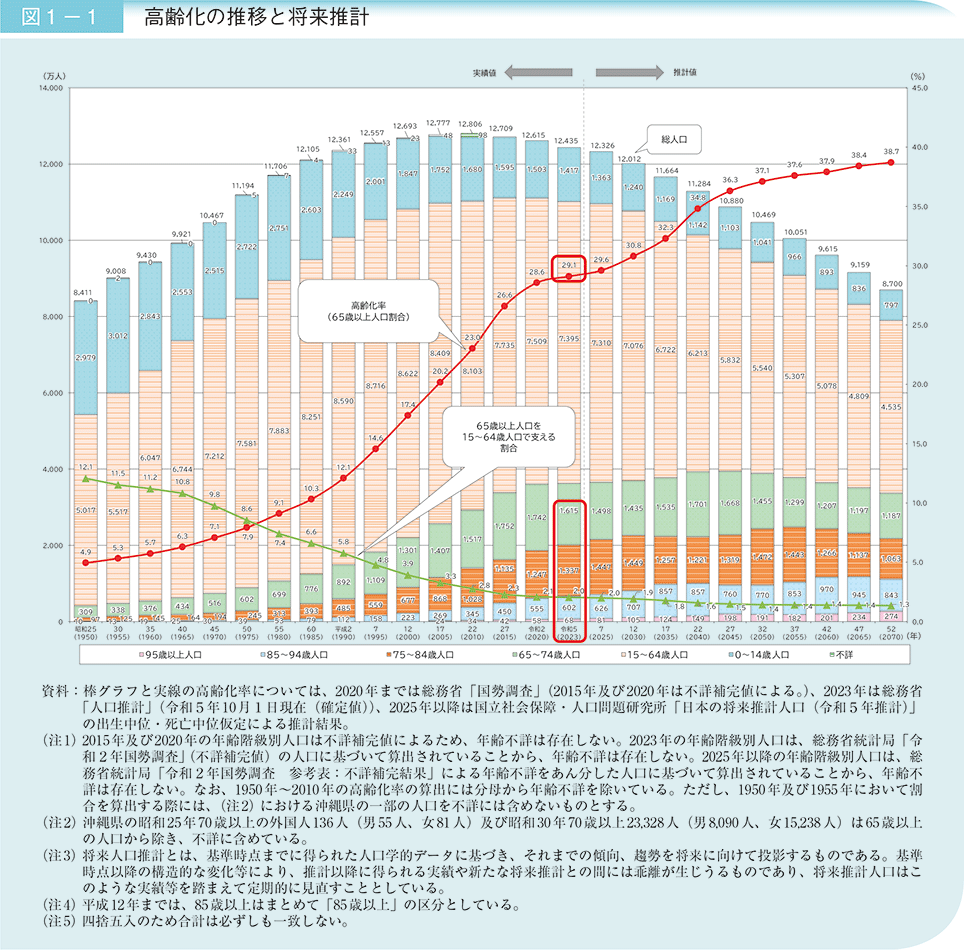
出典:内閣府|令和6年版高齢社会白書
2035年には、65歳以上の高齢者が3,773万人に達すると予測されています。この年の総人口は11,664万人と推測されているため、国民の約3人に1人が高齢者となり、15~64歳の約2人が1人の高齢者を支える社会構造になります。
国の調査によると、寝たきり状態の方や認知症の方も今後増加傾向にあります。これにともない、医療・介護ニーズはさらに高まるでしょう。
参考:
厚生労働省|介護分野の最近の動向について/要介護度別認定者数の推移
内閣府|令和6年版高齢社会白書(概要版)/第1章 高齢化の状況(第1節及び第2節)
しかし、その一方で、少子化の影響により若年就業人口は今後減少していく見込みです。
この需要と供給のバランス崩壊により、医療業界全体で人手不足の深刻化が懸念されています。
医療技術の高度化・多様化も、医療業界の人手不足を招いている要因です。医療技術が発展したことにより、医療従事者には「新しい治療法の習得」や「高度な医療機器への対応」といった業務が増えました。
また、医療従事者が担う業務の範囲も拡大しています。たとえば、以下のような項目が挙げられます。
医療技術の高度化・多様化が進み、これらすべてに対応できる人材自体が貴重なため、必然的に人材確保のハードルが上がっている状況が続いています。
他業界との人材の取り合いも、医療業界で人手不足が起こる要因の1つです。特に、国家資格が必要ない看護補助や事務職の需要が高く、以下のような他業界からの人材獲得競争に巻き込まれやすいです。
また、訪問看護や遠隔治療などのサービスの拡大によって病院から人材が流出し、人手不足に拍車がかかるケースもあります。
地域間の医療資源の偏在も、医療業界の人手不足を引き起こす要因です。地方は都市部と比べて医療従事者が集まりにくい傾向にあり、人手不足に悩む地方の医療機関は少なくありません。
都市部に人材が集中するのは、以下のような理由が背景にあります。
医療現場の人手不足によって、以下のようなリスクが引き起こされる可能性があります。
人手不足によって、医療サービスの質が低下するリスクが考えられます。人手が足りない状況では、医療スタッフが業務に追われ、一人あたりの担当患者数が増加します。
その結果、安全面でのケアやサポートが行き届かなくなる、十分な時間をかけて患者と向き合えないなどの事態が起こる可能性が高まります。
医療サービスの質の低下によって、患者満足度の低下や医療ミスも招きかねません。安全で質の高い医療を提供するためにも、人手不足の対策は必須といえるでしょう。
人手不足の環境下では、離職率が上昇するリスクも高まります。一人あたりの業務量が増え、長時間労働や過重労働を招きやすく、労働環境が悪化するリスクをはらんでいるからです。肉体的・精神的な疲労が蓄積した結果、離職につながるケースも珍しくありません。
日本医療労働組合連合会らが実施した調査によると、看護師の仕事を辞めたい理由の約6割が「人手不足による仕事のきつさ」です。賃金の安さや職場の人間関係といった代表的な理由を上回る結果となりました。
この調査結果からも、人手不足は医療従事者の離職を加速させる要因といえるでしょう。
参考:日本医労連・全大教・自治労連「2022 年看護職員の労働実態調査」
入院基本料や加算の算定のためには厳格な施設基準を満たす必要があり、その条件の1つに人員配置基準があります。人員配置基準を割ってしまうと施設基準未達となり、保険点数が得られず減収となってしまいます。
例えば、ある病院で「回復期リハビリテーション病棟入院料1」を算定している病棟(1日平均入院患者数30人)があったとします。「回復期リハビリテーション病棟入院料1」では看護職員の配置基準は13対1以上(入院患者13人に対して看護職員1人)と定められておりますが、あまりにも人手が足りず13対1の配置ができなくなるともちろん「回復期リハビリテーション病棟入院料1」が算定されなくなります。「回復期リハビリテーション病棟入院料1」の点数は「2,219点※1」です。配置基準割れによって「回復期リハビリテーション病棟入院料3」になると点数は「1,917点※1」になり、「302点(円換算で3,020円)」下がります。1か月だけで見ても3,020円/人/日 × 30人 × 31日 = 2,808,600円の減収となり、人件費を加味しても経営的にかなりのダメージを受けることになります。
※1 令和6年度6月時点
医療現場から「人手が足りない」と声が上がったからといって、すぐに増員施策を実施するのはおすすめしません。収入に対し人件費の出費が増えすぎた場合、経営の悪化につながってしまうからです。
まず取り組むべきは、問題の本質を見極めることです。たとえば「人手が足りない」という問題を、解決すべき具体的なイシューに転換してみましょう。
| 人手が足りない | 実際に人手不足である | 採用がうまくいっていない |
| 離職が多い | ||
| スタッフの生産性が低い | 業務とスタッフのスキルが見合っていない | |
| スタッフのモチベーションが低い | ||
| マネジメントがうまくいっていない | ||
| 非効率的な業務が残っている |
問題が表出したら、具体的な要因は何なのか、MECE (漏れや重複がない状態)になるように掘り下げていくことで対応策も見えやすくなります。
ここからは、医療現場の人手不足を改善する方法を詳しく解説していきます。改善方法としてはおもに以下の8つが挙げられます。
1~3まではおもに採用強化に、4,5は離職防止、6~8は生産性向上に向けた取り組み、として紹介します。
まず採用強化の施策として学生や新卒者へのアプローチの強化が挙げられます。新たな人材に積極的にアプローチすれば、早い段階で人材を確保できるからです。
具体的なアプローチ方法は以下のとおりです。
人材不足は短期的な施策だけでは根本解決が難しい課題です。長期的な計画を立て、人手不足の改善を図りましょう。
リクルート会社や人材紹介会社と連携するのも、人手不足を改善するための取り組みです。専門業者と連携することで、幅広い応募者にアクセスできるからです。
求人広告の掲載や人材紹介会社の候補者紹介、リクルート会社主催の採用イベントへの参加などを通じて人材紹介企業と連携を図りましょう。担当者との信頼関係が構築できれば、就職・転職市場の動向を共有してもらえたり、採用に関する有益なアドバイスも得られたりするでしょう。
ただし、これら外部機関の利用には掲載料や紹介料がかかるため、費用対効果を見極めながら戦略的に活用していくことが大切です。
WEBサイトを充実させるのも、人手不足の改善に間接的な効果をもたらす施策です。以下のような具体的な内容を掲載し、求職者にとって魅力的な職場であることがアピールにつながります。
WEBサイトの中に「採用ページ」を作っておくと、応募しやすいでしょう。
給与の引き上げや福利厚生の充実といった待遇改善の実施は、人手不足の改善に効果的です。これらの改善を行うことで、以下のような効果が期待できるでしょう。
医療従事者の努力や貢献が待遇面で適切に評価されれば離職の抑止力となるかもしれません。
しかし、人件費を上げて利益を圧迫されると経営状況が悪化する可能性もあるため、収益増加の見通し立て、適切な比率の検討、費用構造の見直しによる原資の再配分等の必要があります。
働きやすい環境を整えるのも、離職防止の観点で重要な施策です。
| 解決したい課題 | 具体的な対策 |
|---|---|
| 過重労働の防止 | ●残業時間の制限 ●法定労働時間の遵守 ●勤務時間のモニタリング |
| ストレス管理・メンタルヘルス支援 | ●管理システムの導入 ●専門カウンセラーの配属 ●定期的なカウンセリングの実施 |
| 子育てと仕事の両立支援 | ●当直の免除 ●院内保育園の設置 ●時短勤務制度の導入 |
健康管理システム「WellaboSWP」を活用すれば、従業員の健康状態やストレスチェック、長時間労働者の把握などをシステム上で一元管理できます。
働きやすい環境づくりを推進したい場合は、こうしたシステムの導入を検討してみてください。
教育制度の充実も、人手不足の改善につながります。
スキルアップにより生産性が高まれば、限られた人材で業務を回せるからです。また、キャリア形成を重視する医療スタッフも多いため、充実した教育制度をアピールすれば採用を強化できるでしょう。
〈教育体制の例〉
●認定資格の取得支援
●キャリアパスの明確化
●フィードバックと評価制度の確立
●教育ラダー・研修プログラムの整備
●ワークショップ・研修への参加支援
●リーダーシップ、マネジメントスキルの育成
人材不足の解消に向けて、医療スタッフの成長を支援する教育体制を整えていきましょう。
タスクシフトやタスクシェア、業務プロセスの見直しも、人手不足の改善に効果があります。
タスクシフト・タスクシェアとは、「負担が大きくなっている職種の業務を、他の職種や外部業者に移行・共同すること」を言います。タスクシフトやタスクシェアを行うことで業務負担の軽減につながり、医療スタッフの離職防止につながります。
具体的には以下の対策を検討できます。
〈タスクシフト・タスクシェアに関わる対策〉
●医師の事務作業の一部を看護師が担う
●看護師の間接業務を看護補助に移行する
●雑務の一部を外部の業者に委託する
〈業務プロセスに関わる対策〉
●業務を自動化する
●不要な業務を削減する
●業務のマニュアルを最適化する
以下の記事では、病院の業務改善の具体的な取り組みや役立つツールについて解説しています。業務改善を検討中の方は、合わせて読んでみてください。
関連記事:「病院における業務改善の具体的な施策と役立つツール」
DX推進による業務改善も、人手不足の解消に有効です。DXとは、デジタル技術を活用して、急速に変化する社会や顧客のニーズに素早く対応していく取り組みのことを指します。
病院における代表的なDXは以下のとおりです。
DX化により業務改善が進めば、限られた人数で業務を回せるようになります。また、業務負担が軽減されれば、医療スタッフの定着率アップにもつながるでしょう。
以下の記事では、DX化できる具体的な業務や導入手順などを解説しています。病院DXについて詳しく知りたい方は、参考にしてみてください。
関連記事:「病院での医療DX化の方法とは?その効果や政府の施策について」
ここでは、弊社が支援した医療現場における具体的な2つの成功事例をご紹介します。
A病院では、従来医師と看護師が担っていたベッドコントロールや入退院調整業務に多くの負担がかかっており、特に看護師の業務が過重となっていました。その結果、看護師不足を感じる状況が頻繁に発生していました。
そこで、A病院はベッドコントロール業務の主導を診療情報管理士にタスクシフトする体制へ変更しました。診療情報管理士が看護必要度や診療報酬算定などの情報に基づき入退院の調整を行うことで、看護師が担っていた医師との連携業務を軽減し、業務の安定化と効率化を実現しました。
この取り組みにより、看護師の間接業務が削減され、人的リソースの不足が解消される効果が得られました。
詳しくはこちら:看護業務のタスクシフト
B病院では、リハビリセラピストの人材確保の課題に対し、多様な採用ルートの活用を推進しました。
具体的には、全国の養成校への求人票郵送、各療法士の協会や士会の求人サイト、民間の求人サイトへの情報掲載など、幅広いチャネルでの採用活動を行いました。また、実習生の受け入れを積極的に拡大し、そこから採用につながるケースも生まれました。さらに、管理職が養成校教員とのつながりを活かし、口コミや紹介による採用にも注力しました。
これらの取り組みにより、実習生経由での採用が年間1~2名実現しました。新人教育の充実やダブルワーク可能な柔軟な働き方といった訴求ポイントも重視し、求職者に「安心して学べる職場」というイメージを届けています。
人手不足の問題は、医療サービスの質の低下やスタッフの離職率が高まる原因につながりかねないため、早めの対策を行いながら長期施策としても計画を立てる必要があります。まずは、すぐに実行可能な取り組みから着手していきましょう。
「何から始めればいいのかわからない…」「人手不足の対策にリソースが割けない…」という場合は、人手不足の課題解決の実績も豊富な弊社のコンサルタントにお気軽にご相談ください。
監修者
小松 大介
神奈川県出身。東京大学教養学部卒業/総合文化研究科広域科学専攻修了。 人工知能やカオスの分野を手がける。マッキンゼー・アンド・カンパニーのコンサルタントとしてデータベース・マーケティングとビジネス・プロセス・リデザインを専門とした後、(株)メディヴァを創業。取締役就任。 コンサルティング事業部長。200箇所以上のクリニック新規開業・経営支援、300箇以上の病院コンサルティング、50箇所以上の介護施設のコンサルティング経験を生かし、コンサルティング部門のリーダーをつとめる。近年は、病院の経営再生をテーマに、医療機関(大規模病院から中小規模病院、急性期・回復期・療養・精神各種)の再生実務にも取り組んでいる。
主な著書に、「診療所経営の教科書」「病院経営の教科書」「医業承継の教科書」(医事新報社)、「医業経営を“最適化“させる38メソッド」(医学通信社)他