【執筆】コンサルタント宮﨑/【監修】取締役 小松大介
はじめに:医療経営の成否を分ける「人材」の現在地
現在、診療報酬の改定対応や設備の老朽化など、医療機関の経営者が直面している課題は多岐にわたりますが、その中の一つに「深刻な人材不足」があります。
「募集を出しても応募が来ない」「莫大な紹介手数料を支払って採用しても、半年と経たずに辞めてしまう」。このような声を、私たち医療コンサルタントは日々耳にします。しかし、これからの時代、人材確保を単なる「欠員補充」として捉えていては、病院経営の継続は困難です。
人材確保と定着を最大化させるためには、場当たり的な求人ではなく、経営戦略に基づいた「人材確保計画」の策定と、職員が将来の希望を描ける「キャリアパス支援」のセット運用が不可欠です。本記事では、その具体的な手法と成功の鍵を解説します。
なぜ今、医療機関に「戦略的な人材確保計画」が必要なのか
2024年度の医師の働き方改革、そして2040年に向けた現役世代の急減といた環境の変化により、医療機関は「選ぶ側」から「選ばれる側」へと完全にシフトしました。
こうした変化に対応できずに、無計画に採用を続けていると、経営にも大きな影響を与えます。すでに打撃を受けている病院も少なくありませんし、離職に伴うコストが経営の隠れた圧迫要因となっていることに気づかないケースすらあります。
例えば、1人の看護師が離職し、新たに紹介会社経由で採用・教育するまでのコストは、数百万円に上るとも言われます。また、人員不足による稼働病床の制限は、直接的な収益減に直結します。
私たちが現場でよく目にするのは、3〜5年先の「目指すべき医療機能」と「必要な人員」がリンクしていないケースです。将来的にどんな疾患の患者様をターゲットとするのか、それに伴い病棟機能を転換する可能性があるのか。そのビジョンから逆算された人員計画こそが、戦略的人材確保の第一歩となります。
戦略的人材確保計画の策定:3つのステップ
ステップ1:現状分析と将来予測
まず、自院の人材に関する「現在地」を正確に把握し、将来を見通すことから始めます。
- 職員構成の可視化:職種別、年齢層別の職員数、平均勤続年数などをデータで把握します。特に年齢構成は、数年後に大量退職が予測される「人員の偏り」を発見する重要な手がかりとなります。
- 離職率と退職理由の分析:職種別の離職率、入職後〇年以内の離職率といった具体的な数字を算出します。さらに、退職者への「出口調査」や現職者へのアンケートを通じて、「人間関係」「キャリアの閉塞感」「評価への不満」など、退職の真因を探ります。
- 将来の必要人員予測:自院の経営戦略(病床機能転換、新規部門開設など)に基づき、3年後、5年後にどのようなスキルを持った人材が、何名必要になるかを具体的に予測します。この際、育児休業取得者の復帰率や定年退職者数も加味します。
ステップ2:採用戦略と計画立案
現状と将来のギャップを埋めるための具体的な採用戦略を立案します。
- 自院のEVP(従業員価値提案)の明確化:EVPとは、「その病院で働くことで得られる価値」のことです。給与や休日数といった条件面(ハード面)だけでなく、「この病院なら専門スキルが身につく」「多職種連携がスムーズで働きやすい」といったソフト面の強みを言語化します。これは、単なる求人票の文言ではなく、採用ブランディングの核となります。
- ターゲット人材の明確化:例えば「専門性の高いがん看護師」「地域包括ケアに意欲のある理学療法士」など、求める人材像を具体的に設定します。これにより、採用メッセージやチャネルを絞り込むことができます。
- 採用目標とKPIの設定:「年間〇名の看護師を確保する」「紹介会社経由の採用割合を〇%に抑える」といった具体的な目標を設定し、それを達成するためのKGI(重要目標達成指標)やKPI(重要業績評価指標)を定めます。
ステップ3:採用チャネルの多角化
ターゲット人材に効果的にアプローチするために、多様な採用チャネルを戦略的に活用します。
- 自院のメディアの強化:病院のWebサイトや採用特設ページで、EVPを具体的に発信します。職員インタビューや一日の仕事の流れ、研修制度などを動画や写真で紹介することで、求職者のエンゲージメントを高めます。
- リファラル採用(職員紹介)の推進:既存職員からの紹介は、病院文化にマッチした人材を獲得しやすく、定着率も高い傾向にあります。紹介制度を整備し、インセンティブを設けることで、職員を「採用担当者」へと育成します。
- 地域との連携:地元の看護学校や医療系専門学校との連携強化、地域住民向けの病院見学会や健康イベントを通じて、地域からの認知度と魅力を高めます。
定着率を劇的に変える「キャリアパス支援」の設計
現在は「採用難」の時代からさらに先に進み、「定着難」の時代へ突入してきています。ここまでは人材確保計画について論じてきましたが、これはいわゆるバケツに水を“注ぐ”ための話です。安定して人材を確保するにはバケツの“穴をふさぐ”=定着支援が必要となります。
このバケツの“穴をふさぐ”ために重要となるのが「キャリアパス」です。職員が「ここで働けば、5年後の自分はどうなれるか」をイメージできる仕組みを作ります。
主には、以下のような設計がポイントとなります。
- 「等級・評価・報酬」の連動
「頑張っても評価されない」という不満は、離職の大きなトリガーとなります。「やった分だけ報われる」という実感を制度として設計する必要があります。等級制度で成長の道筋を明確にし、それを公正に評価する評価制度を作り、評価に見合った報酬にするべく賃金制度を連動させることで、5年後、10年後の自分が見える環境を整えます。
- 複線型キャリアパスの提示
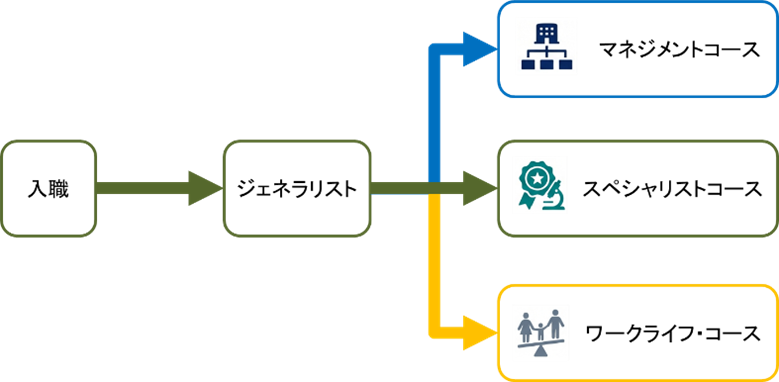
全員が管理職を目指す時代は終わりました。個々のキャリア志向に合わせた複数のルートを用意し、ライフステージに合わせてコース変更を可能にする柔軟性をもたせることで、ミスマッチを防ぐことが重要です。
主に以下のようなキャリアパスの設定が考えられます。
- マネジメントコース:師長や事務長など将来の幹部候補として、組織の「ヒト・モノ・カネ」を管理するリーダーを目指すコース。
- スペシャリストコース:認定看護師や専門看護師など、管理職は目指さないものの、高度な専門性で組織に貢献するコース。
- ワークライフコース:育児や介護と仕事を両立し、長く働き続けられる環境を保証するためのコース。将来的にライフステージがまた変わった際には、他のコースへ復帰することも可能。
- 管理職による伴走
制度を作るだけで終わらせないために、定期的な1on1(個別面談)を組み込みます。管理職が職員のキャリア志向を把握し、必要な研修や経験を割り当てる「個別支援」こそが、エンゲージメントを高めます。
成功事例:キャリアパス導入により離職率が半減した病院
東京都内で300~400床規模の精神科病院であるA病院では、数年前まで看護師の離職率が高く、常に人手不足に悩んでいました。特に経験3〜5年目の、これから大きな戦力になっていく層の離職が目立っていました。
人員補充のために紹介会社に依存し、採用コストが増大⇒にもかかわらず定着も悪く、すぐに採用が必要になるという悪循環に陥っていました。
そこで、弊社が人事制度の構築を支援し、新たなキャリアパス制度を導入しました。
- スペシャリストコースの導入:管理職を目指さない職員のため、役職に就かない限りは、ある一定のライン以上に昇格しないというこれまでのシステムを見直しました。昇進と昇格を切り離し、専門性のスキルとマネジメントスキルの両軸から評価する仕組みを導入しました。
- 昇進・昇格基準の明確化:等級ごとの必要スキル、異動経験、教育チェック、研修受講歴などの昇格や昇進の要件を規定に明記することで、透明性を担保することで、「なぜその人が昇格を?」という不信感を払しょくすると同時に、職員自身が「次のステップに行くには何が必要か?」を自覚し、自律的なスキルアップが生まれるようにしました。また、評価者の主観による、評価のブレも抑制することができました。
- 1on1面談の義務化:各部署の職長が四半期に1回、部下との面談を実施し、個別の目標設定とフィードバックを行う仕組みを構築しました。これにより、「個別に見てもらえている」という安心感が生まれ、エンゲージメント(帰属意識)が向上すると同時に、離職の予兆(不満の種)を早期に発見することができるようになり、早期の介入が可能となりました。
結果、20%を超える離職率が大幅に減少し、採用コストも45%程度削減することができました。
失敗しないための運用のポイント
制度設計において最も陥りやすい罠は「形骸化」です。作って終わりにせず「運用」していくには以下の点が重要となります。
- 透明性と納得感:「なぜあの人が昇格するのか?」を職員が理解できるように基準を全職員に周知すること、またその基準に基づいて行われた評価を職員が納得できるように必ず評価結果のフィードバックは行うようにしましょう。
- チェンジマネジメント:制度を作っていきなり始めようとすると、うまくいかないことが多いです。まずは特定の部署から始めるなど、モデルケースを作り、その後課題の多い部署などに拡大し、制度の落とし穴などを確認し修正した上で、全職員へ展開する、スモールスタートが成功のカギとなります。
- ITツールの活用:紙ベースの人事考課は管理側の大きな負担になります。タレントマネジメントシステム※の利用などを検討し、情報の可視化、一元管理、効率化を図ることが成功のカギとなります。
※人材情報を一元管理して、評価業務や人材配置・人材育成などを支援するITツール。
おわりに:人材投資は「攻め」の経営判断
人材確保とキャリアパスの整備は、決して「コスト」ではありません。職員が生き生きと働き、定着することで、医療の質が向上し、結果として患者に選ばれ、経営が安定するという好循環を生むための「投資」です。
私たち医療コンサルタントは、単なる制度設計に留まらず、その制度が現場に根付き、職員の笑顔が増えるまでを支援しています。自院の離職率に危機感を感じている、あるいはキャリアパスをどう作ればいいか悩んでいる事務長・経営者の方は、ぜひ一度現状を診断することから始めてみてはいかがでしょうか。
まずは相談する
監修者
小松 大介
神奈川県出身。東京大学教養学部卒業/総合文化研究科広域科学専攻修了。 人工知能やカオスの分野を手がける。マッキンゼー・アンド・カンパニーのコンサルタントとしてデータベース・マーケティングとビジネス・プロセス・リデザインを専門とした後、(株)メディヴァを創業。取締役就任。 コンサルティング事業部長。200箇所以上のクリニック新規開業・経営支援、300箇以上の病院コンサルティング、50箇所以上の介護施設のコンサルティング経験を生かし、コンサルティング部門のリーダーをつとめる。近年は、病院の経営再生をテーマに、医療機関(大規模病院から中小規模病院、急性期・回復期・療養・精神各種)の再生実務にも取り組んでいる。主な著書に、「診療所経営の教科書」「病院経営の教科書」「医業承継の教科書」(医事新報社)、「医業経営を“最適化“させる38メソッド」(医学通信社)他
病院経営に強いメディヴァのコンサルティングについて
