2026/05/11/月
医療・ヘルスケア事業の現場から
NEW
目次
日本の地域医療は、「人口減少」と「医療資源の偏在」のダブルパンチにより、従来の体制では立ち行かない転換点にあります。特に2040年に向けた高齢化と人口減少によって、医療需要の急増が見込まれる一方で、人手不足や医療機関の経営悪化が深刻化すると予想されています。
地方の医療機関では、24時間365日や救急の体制の維持が困難になっています。また経営効率と医療の質を担保するため、公立病院等の統廃合も進んでおり、身近に受診できる医療機関が減少している状況です。
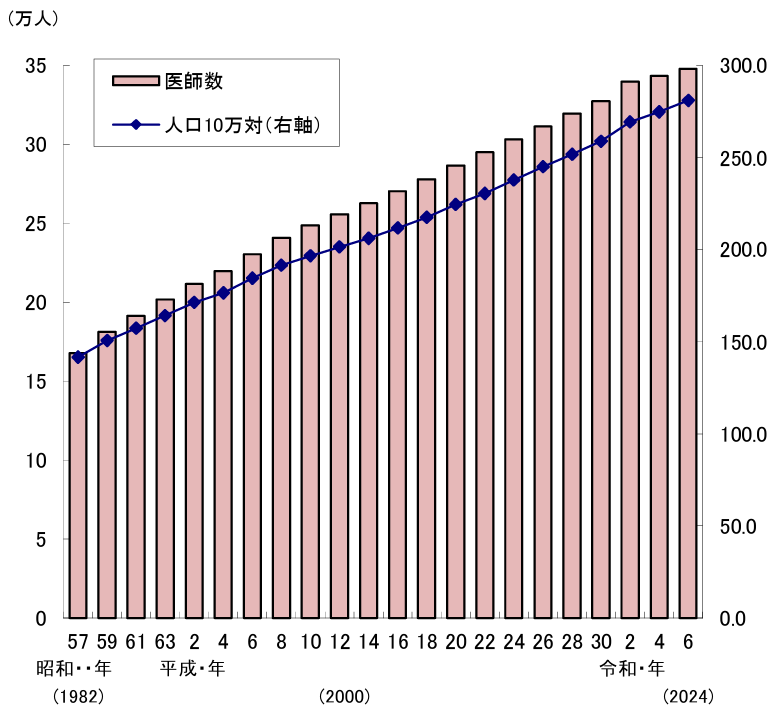
一方、医師数は年々増えており、医療資源の偏在が伺えます。
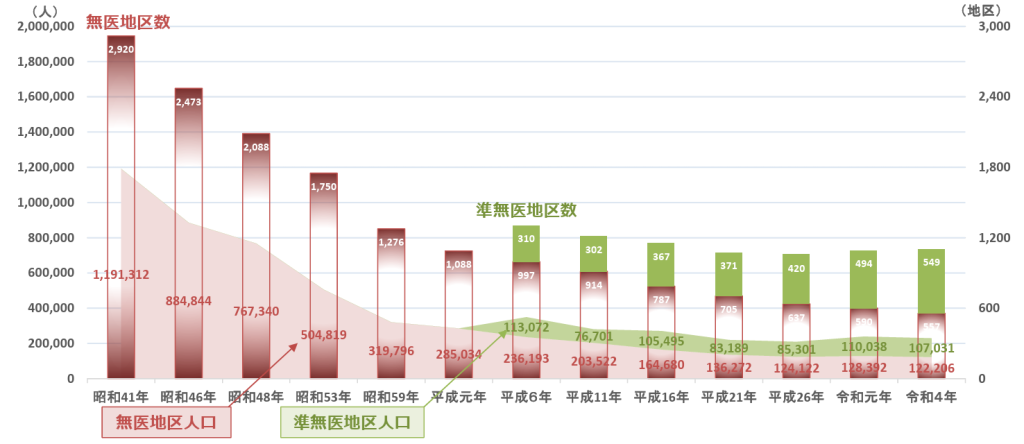
こうした地域医療の現況がわかる統計として『無医地区等調査』が挙げられます。本統計では「無医地区」「準無医地区」「へき地」等の指標が用いられ、下記のように定義されます。
グラフをみると、無医地区の数は減少しているものの、「人口50人」から外れたケースも想定されるため、一概に公的な支援により改善されたとは言い切れません。一方、準無医地区は増加しており、これまで医療提供体制を維持できていた地域が医師の高齢化や撤退、二次医療圏への集約化によって、新たに医療の確保が求められる地域へとシフトしていると考えられます。
以上のことから、地方の医療問題は、「数」の問題ではなく「分布」と「仕組み」の問題であることが指摘されています。
地方では、医療機関が集約化される一方で、公共交通機関の廃止や高齢者の免許返納が進み、移動手段が乏しくなっているため、通院の足を失う高齢者が増加しています。交通の便や付き添う家族の負担も地域医療に関する課題の一つです。
明確な定義のある「へき地」には国からも補助金等があり、オンライン診療やICTを活かした取り組みが進む一方、要件を満たさない地域は支援の対象外となります。例えば統計上は医療機関があっても、高齢の医師によって何とか成り立っているため、中長期的な医療提供は困難であるというケースが少なくありません。こうした、あと一歩で医療空白地となってしまうような「かくれへき地」こそ、自律的な地域医療を検討し、構築する必要があると考えられます。
現在、オンライン診療は都心部の現役世代を中心にスマートフォン等で予約から配薬までを完結させるモデルと、地方などの高齢者を中心に地域医療を支えるためのモデルに二極化しつつあります。前者は時間や場所を選ばない利便性から電子機器のリテラシーの高い層に定着していますが、後者は機器の操作に不慣れな患者が多いため、患者と医師の1対1(DtoP型)の形式よりも、看護師が患者をサポートする形式(DtoPwithN型)のほうが安心感を持ってもらえます。医療機関が減少する地域では、元診療施設や郵便局等の公的施設でDtoPwithN型のオンライン診療を導入することにより、地域で完結する医療を確保・提供するケースが増えています。
地域医療の提供に関する問題は、患者側からすると「アクセス問題」であるともいえます。そこで、地域の特性(中山間地、離島、交通の便等)に合わせ、どのような形で医療を提供していくのが適切かを検討する必要があります。つまり従来型の外来or訪問という二択ではなく、地域の資源(既存施設、スタッフ、車両等)とデジタルを掛け合わせた、複合的なアプローチが鍵となります。
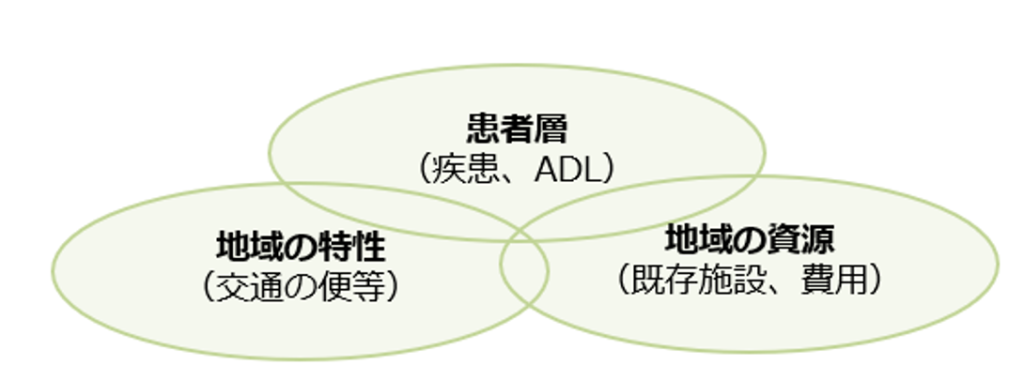
『患者層』、『地域の特性』、『地域の資源』の3つの要素から、「どのような疾患の患者が多いか?」「通院のための交通手段は何か?」「協力してくれる訪問看護ステーションはあるか?」といった棚卸しを行うことで、既存リソースを活かした医療提供体制モデルを絞り込むことができます。
| 外来受診 | 患者が診療所に外来通院し、対面で受診をする形式 |
| 訪問診療 | 通院が困難な患者宅へ医師が定期的に訪問し、対面で診療する形式 |
| DtoPwithN @home | 患者宅にて看護師が同席し、オンライン診療で医師が指示を出して診療する形式。ADLや認知機能が低下した患者が多い地域にマッチする。 |
| 医師が常駐しないオンライン診療のための診療所 | 公民館や介護施設などを活用した、医師が常駐しないオンライン診療専用の「診療所」とすることを特例的に認められた施設で診療する形式 |
| オンライン診療 受診施設 | 公民館、郵便局、職場、介護施設、車両などを活用した、スタッフの補助のもとオンラインで医師が指示を出して診療する形式。生活動線上に受診スポットを作ることで、通院の心理的・物理的ハードルを下げられる。 |
| 医療MaaS | 医療機器を搭載した車両で看護師が患者宅近くまで訪問し、オンラインで医師が指示を出して診療する形式 |
オンライン診療の導入を検討する際、「どのシステムが良いか」から入ってしまうと、関係者も患者もメリットが分かりにくく、結果として活用が広がらないという結果に陥りがちです。支援先でもよくボトルネックに感じられていた点として、以下の3つが挙げられます。
こうした課題を整理することで、立場の違う関係者や担当者も「自分たちに合ったオンライン診療の形」について目線の揃った体制構築や運用ができます。また、最初から完璧を目指すよりも、まずは「〇曜日の午後、〇〇の患者3名を対象にする」といったスモールスタートから始めると、現場の成功体験になりやすく、消極的な関係者や患者の意識の変化につながります。
医師の働き方改革や人口減少が進む今、医療関係者の献身的な努力に頼った地域医療体制は持続不可能な限界点に達しています。これから求められるのは、個人によって支えられる医療ではなく、ICTや技術を組み合わせた柔軟な「仕組み」によって支えられる医療ではないでしょうか。
誰もが必要なときに医療を受けられる社会を実現するために、「無医地区」や「準無医地区」という定義には当てはまらなくとも、実態として通院困難や担い手不足に直面している「かくれへき地」を抱える地域こそ、その仕組みづくりに着手すべき時であると考えます。
監修
大石 佳能子
大阪大学法学部卒、ハーバード・ビジネス・スクールMBA、マッキンゼー・アンド・カンパニー(日本、米国)のパートナーを経て、メディヴァを設立。
医療法人社団プラタナス総事務長。江崎グリコ(株)、 (株)資生堂等の非常勤取締役。一般社団法人 Medical Excellence JAPAN副理事長。
規制改革推進会議委員(医療・介護・感染症対策ワーキング・グループ座長)、厚生労働省「これからの医業経営の在り方に関する検討会」委員等の各委員を歴任。