2024/02/19/月
医療・ヘルスケア事業の現場から
シニアマネージャー 村上典由/草野康弘
2022年4月からコミュニティホスピタルを目指して再出発した東京都台東区の同善病院。今回はまだ道半ばではありますが、この同善病院が取り組んでいる組織改革についてご紹介します。
目次
私たちは「コミュニティホスピタル」を、総合診療を軸に超急性期以外のすべての医療、リハビリテーション、栄養管理、介護などのケアをワンストップで提供する病院と定義しています。それは、患者さんを中心に据えて入院・在宅・外来をシームレスに繋いでいくことで、人生そのものを支えていく病院とも言えます。
例えば、入院患者さんの希望や家族や生活環境などを踏まえながら、リハビリを行い、退院後のご自宅の療養環境を整備していく。退院後も、患者さんやご家族の希望を引き継いで、訪問診療や訪問リハビリなどによって支えていく――。つまり、入院・在宅・外来それぞれが独立した形で医療を行えばよいわけではなく、職員全員がチームとなってバトンを渡していけるような組織です。
近代の病院は高度化・専門化したうえに、より多くの患者さんをスピーディーに診ることが求められるため、各専門職が機能を果たすことで精一杯となり、患者さんの希望や生活をみるのが難しい環境になっています。このような現状を打破して新しい病院のありかたを示すことも組織改革の目的の一つです。
同善病院には職員が100名以上在籍しており、一人ひとりのマインドセットはもちろん、組織の形態や仕組みも目的を達成するために変えていく必要があります。
2022年の春まで、在宅医療を行っていなかった同善病院では、同善会クリニックと距離が近いにもかかわらず、連携が不十分で組織が完全に分かれていました。
回復期リハビリテーション病棟としての在宅復帰率は、一般的な及第点である80%以上を確保していたので悪いケアではないものの、退院後の患者さんの希望に沿って、施設間で連携しながら一体となる支援はできていなかったようです。
また在宅医療も行っていなかったので、通院や訪問リハビリテーションを受ける患者さん以外の多くは、退院された時点で関係が終わっていました。
組織改革の第一歩が、2022年4月に立ち上げた在宅医療センターでした。医師3人(2022/10から4人体制)、看護師1.5人、事務2人のメンバーによって、退院後の患者さんを訪問診療で診ていくことになりました。
訪問診療を実施した結果、いろいろな問題が見えてきました。例えば退院後の在宅療養環境調整を適切に行うためには、退院時のADL(日常生活動作)の見立てが必要です。そのためにご自宅の療養環境の整備をケアマネジャーさんなどと行っていきますが、退院直前では間に合わず、退院予定日から逆算しなければなりません。退院後も医療的なケアが必要な場合は、ご家族やヘルパーさんに処置などを教える必要もありますから、地域連携室の相談員、看護師やリハビリセラピストがそれぞれの役割を理解しながら、密にコミュニケーションをとることが求められます。更には退院後のご自宅の環境や生活を理解しておいて、退院までの関わり方を変えていきます。
患者さんの希望や生活環境は一人ひとり異なりますから、その人の生活を知ることで初めて見えてくるものがあります。病院の中で専門職がそれぞれの視点だけで見ることをせずに、患者さんを中心に据えながら提供すべき医療・ケアを見失わないようにしなければなりません。
今回の組織改革のコンセプトは、全体最適と専門性の両立です。そのために、まず組織形態を見直しました。
従来あった入院、在宅、外来という3つの部門に加えて、地域連携室と地域活動の役割を担う「コミュニティ支援室」という4つの部門としました。4つの部門を4人の医師がそれぞれの部門長としてリーダーを務めます(縦の組織)。
3つの部門を軸とした[縦の組織]
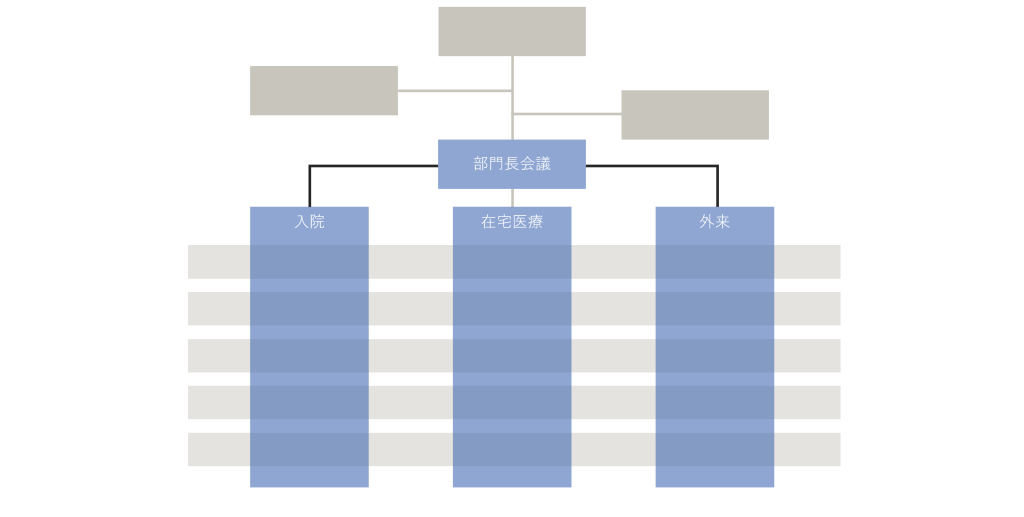
加えて、医師・看護・リハビリ・医療事務・運営支援という専門職ごとの部門横断の組織を設定しました(横の組織)。診療やケアの質はそれぞれの専門性に大きく影響しますので、横の組織が採用からジョブローテーションなどの育成までを担います。
この(横の組織)におけるジョブローテーションは非常に重要であると考えています。病棟看護師が、退院後の患者さんの生活環境を知って、外来診療や在宅医療においてできることを熟知していると、入院中に行うケアの内容が大きく変わります。退院後の生活に介護力が足りなさそうなりそうなときは、ケアの内容を効率化したり、処方薬をできるだけまとめたり、必要な介護サービスのアドバイスをすることもできます。外来担当看護師が在宅医療でできることを知ること、病棟でできることを知ることもまた然りです。
専門職ごとの部門横断[横の組織]
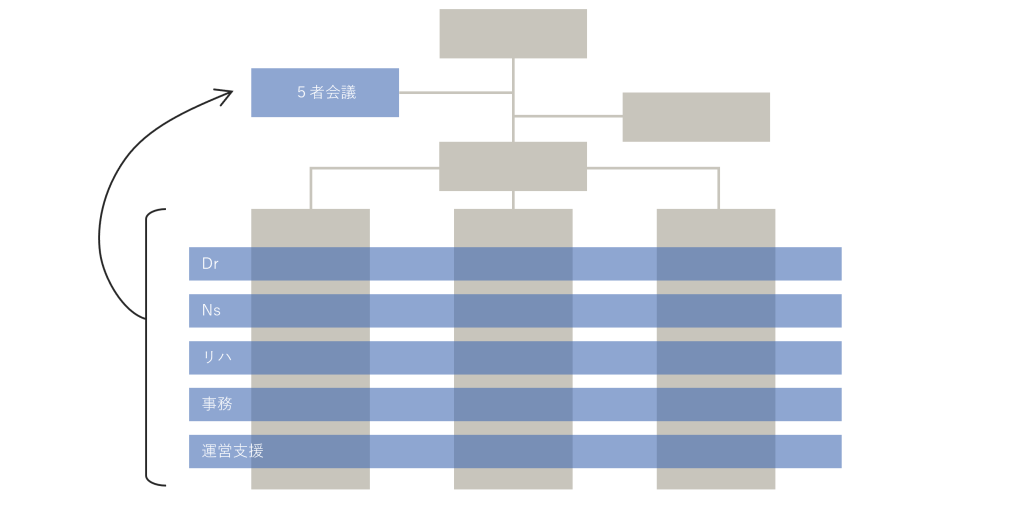
縦割り組織だった同善病院にとっては、この(横の組織)が機能することは重要であったために、医師・看護師・リハビリ・医療事務・運営支援の5人の責任者による「5者会議」を当面の重要会議体として毎週開催し、人や組織に関わる課題を解決していくことにしました。コミュニティホスピタルの理念の共有から始まり、会議体の再設計、病院内の情報共有の仕組み、給与制度の見直し、採用プロセスの決定やジョブローテーションなど。手を付け始めると、課題が顕在化したり、従来の制度との整合性がつかなくなるという事態が多発しました。結果、2022年9月から始まったこの会議体がエンジンとなり、一つ一つの課題に手を打ち、組織改革を推し進めていくことになりました。
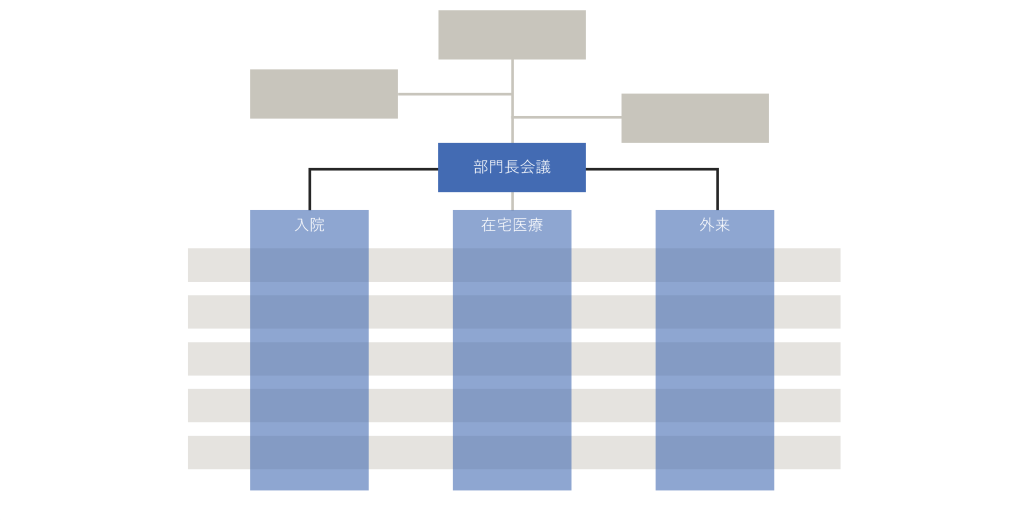
2022年末には、入院、在宅医療、外来の各部門の再構築を始めました。各部門が「コミュニティホスピタルにとっての病棟・在宅医療・外来とは?」と問い直し、実行に移していきます。その中心になっているのが各部門長と当社の運営支援メンバーです。部門長は2人の専攻医を含む20~30代の4人の医師たちで、運営支援メンバーも同年代です。
それぞれの部門に在籍する10~30人の職員たちをまとめつつ、コミュニティホスピタルとしてのあるべき病棟、在宅医療、外来に向けた取組みを行い、各部門の収益管理も担います。当然彼らは経営マネジメントの経験はないので、当社の運営支援メンバーと共に2人3脚で部門をマネジメントしていきます。
各部門を若手医師と運営支援メンバーがマネジメント
外来で実施した例は以下の通りです。
①かかりつけの患者さんに対して、疾病管理や健康診断・ワクチンなどの予防はもちろん、ご家族も含めた生活環境、今の不安を把握。
②外来診療時間中に把握しきれない情報については、診察補助の看護師が代わりにお話を聞く。
③収集した情報は、別の医師が診療することになっても共有できるように、患者サマリーの項目を整えて、更新できる体制をつくる。
④要支援・要介護者の場合は、ケアマネジャーなどにも収集した情報を共有するとともに、地域のインフォーマルサービスを把握。必要な方に適切な社会的処方を行う。
⑤参考になりそうな取組みをしている医療機関等へ数名で見学に行き、取り入れられないかを一緒に考える。
など。
すべてがすぐに実行できるわけではありませんが、定期ミーティングで目指す姿を共有して、コミュニティホスピタルとしてのあるべき姿に向けて少しずつ前進していっています。
■若い時期から組織マネジメントを経験できる
大病院や大企業とは異なり、コミュニティホスピタルでは若いうちから組織マネジメントや収益管理を経験できます。これは良い医師、ビジネスパーソンが育っていくための代えがたい経験で、働きがいにもつながるでしょう。そも
そも医師一人で行える医療には、限界があります。特に、医療以外の課題を抱えた患者さんが多い「生活の場」において、「人生を支える“全人的医療”」を提供するには、看護師やセラピスト、薬剤師、管理栄養士、ソーシャルワーカー、ケアマネジャー、介護スタッフといった様々な専門職の視点が欠かせません。これまでの医師を中心としたヒエラルキーな組織は、「病気を治療する」という一点においては優れていますが、地域で生活や人生を支える医療・ケアにとっては、多職種がそれぞれの視点で感じたことをフラットに話し合える関係性が重要です。
若手ビジネスパーソンにおいても、マネジメント経験を通じて、部門を運営するために必要な知識・スキルを学ぶ力、コミュニケーション力、オーナーシップなど、様々な力をつけることができます。勿論、これらの能力は一朝一夕には身につかないものです。様々なタイプのメンバーや様々なステージの組織を束ねる経験をし、痛い思いも味わいながら初めて得られるものだと思います。
今回の組織改革のもう一つの肝であり、私たちがコミュニティホスピタルに欠かせないと考えているのが、従来の地域連携室(相談室)を発展させた新しい部門である「コミュニティ支援室(CSR)」です。
CSRは院内連携であり地域とつながる拠点
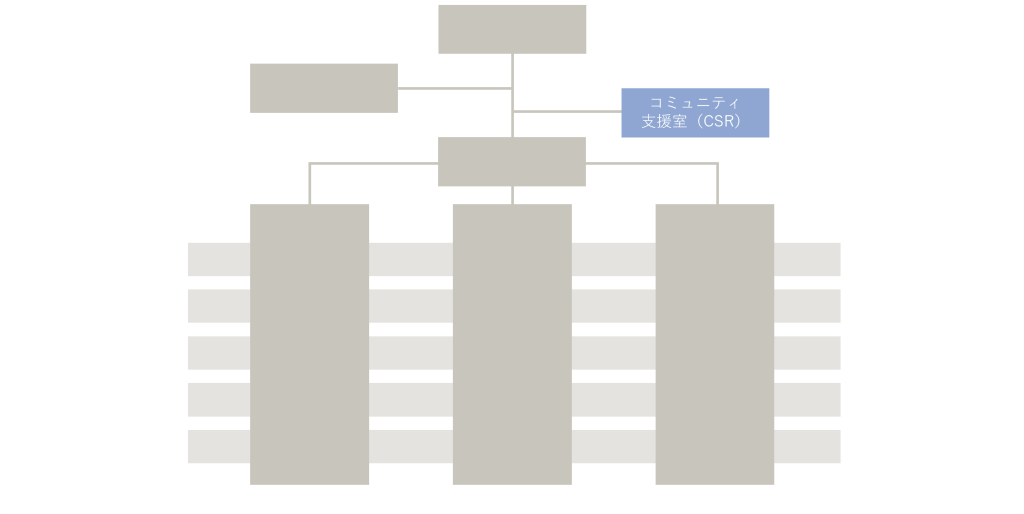
コミュニティホスピタルでは連続した医療・ケアを提供する必要があるため、患者さんの立場になれば窓口は一つである方が望ましいです。加えて、従来の地域連携室(相談室)より、もっと病院の組織の中心に据えた「コミュニティ支援室(CSR)」が必要と考えました。
また、コミュニティホスピタルには地域の方々の「かかりつけ医」でもありますから、病院内の連携拠点ととどまらず、地域活動によって住民と積極的につながり、地域の公衆衛生に寄与する役割も果たしていきたいと考えています。
コミュニティ支援室については、まだ私たちも構想中ですが、コミュニティホスピタルの象徴的な存在になることを期待しています。
執筆者
村上 典由
兵庫県出身。甲南大学経営学部卒業。広告会社、不動産会社、商社、飲食店運営会社を経て、2009年にメディヴァに参画。「質の高い医療サービスの提供」を目指して在宅医療の分野を中心に医療機関等の支援を行なっている。在宅医療・地域包括ケアシステム関連での医療機関支援、製薬会社・医療機器メーカー・不動産事業者の在宅医療・地域包括ケアシステム関連でのコンサルティングなど。2015年度政策研究大学院大学医療政策短期特別研修修了。
草野 康弘
東京都出身。慶應義塾大学総合政策学部卒業。在学時は医療者と一般市民が相互理解を得るためのヘルスコミュニケーションについてフィールドワークを中心に研究を行う。 大学卒業後、外資系医療機器メーカーでの新規市場開拓営業に従事した後、2014年1月よりメディヴァに参画。病院の経営企画職等の現場実務を経て、医療機関の事業再生を専門としてプロジェクトマネジメントに従事。現在は患者視点の医療を実現すべく、全国の中小病院をコミュニティ・ホスピタルに変革することをミッションとして取り組んでいる