2023/03/03/金
医療・ヘルスケア事業の現場から
コンサルタント 内田 浩介
目次
厚労省の調査結果によれば、外来における「診療までの待ち時間」の長さは患者さんにとって不満を感じやすい項目の一つとなっています。
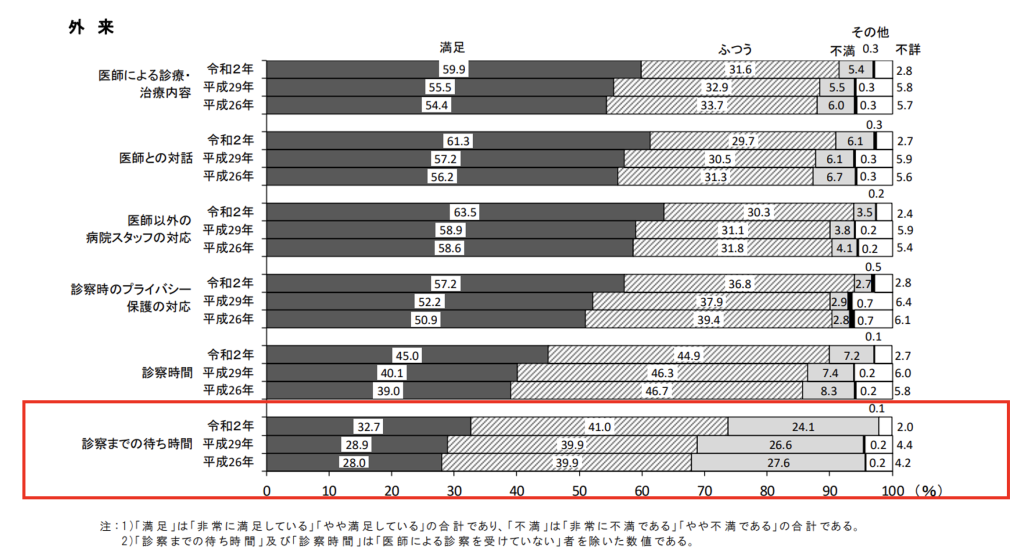
弊社の支援先病院における満足度調査をみていても、診療までの待ち時間を含む外来滞在時間の長さに対する不満を持つ患者さんは多い結果となっています。これは裏を返すと、滞在時間を短縮することが出来れば、患者満足度が向上する可能性が高いということでもあります。患者満足度が向上すれば、集患にも繋がりますし、またクレーム数が減少することも想定される為、従業員の労働環境改善も期待出来るのではないでしょうか。
今回は「外来滞在時間短縮の検討方法」について、課題領域の絞り込み→課題領域の特定→対応策立案と実行、の流れで以下述べていきたいと思います。
外来滞在時間が長くなっている要因は病院、診療所ごとに異なるかと思いますが、先ずは課題が存在しそうな領域を絞り込むことからスタートさせるのが良いと思います。そのポイントを2点挙げます。
a.滞在時間が積みあがるイベント単位の識別
外来滞在時間には時間の積みあがるイベント単位があるかと思います。例えば標準的な単位として考えられるのは①来院時間~予約時間、②予約時間~診察開始、③診察開始~診察終了、④診察終了~会計入力、⑤会計入力~会計収納です。どのイベントにどれだけの時間がかかっているか把握する為、イベント単位を識別しましょう。
b.患者属性の細分化
外来滞在時間は患者属性によって大きく影響を受けます。例えば通常、予約の有る患者さんの方が、無い患者さんよりも滞在時間は短くなるでしょう。患者属性を踏まえた分析が必要になります。予約の有無以外に滞在時間に違いを生み出す主たる属性としては、検査の有無、受診科目(単科、併科)、受診時間帯、担当医師が挙げられます。一つの属性のみでなく、複数の属性を掛け合わせた分析(ex.予約の有無×検査の有無)を行うことも課題領域の絞り込みには重要なポイントです。
上述のイベント単位(a)×患者属性(b)で時間集計を行うことで、イベント別、患者属性別に滞在時間を細分化、視覚化することが出来ます。細分化した領域はそこに属する患者数と時間の長さで重要度に優劣を付けたり、明らかに重要度の低い領域は分析対象から排除するなどして課題領域の絞り込みを行いましょう。
課題領域の絞り込みについて上述しましたが、分析はデータログの取得可能な範囲に制限を受ける為、その範囲によって行いたい分析が出来ない可能性もあります。前提としてシステム担当者やシステム会社に確認しておいた方が良いでしょう。データに制限を受ける場合は、滞在時間に対する課題感との比較衡量で、出来る範囲で限定的に分析を行うか、ログが取れるようにコストと時間を投資するのかを判断することになると思います。弊社支援先の事例では、受付時間と予約時間は電カル、会計収納時間は医事会計システムから、システムの仕組みで直ぐにデータを取得することが出来たものの、他はそうはいきませんでした。その為、システム担当者に診察呼び出し時間を取得できるように、電カルのログデータベースをカスタマイズしてもらいました。結果、①受付時間~予約時間、②予約時間~診察開始、③診察開始~会計収納時間のイベント単位で分析することが出来ました。
課題領域を絞り込んだら、どういった要因で滞在時間が長くなっているか仮説を立て検証します。例えば、「予約時間~診察開始」のイベント単位に課題があると想定する場合、その要因の一つとして『予約枠への予約の詰めすぎ』という仮説が立てられるでしょう。全体として予約枠の取り方のルール(整備)に問題はないか、医師別にデータが取れるのであれば、相対的に時間が長くなっている医師の実際の予約枠の取り方(運用方法)を確認するなどして立てた仮説の検証を行います。仮説の検証を繰り返し、課題領域を特定していきます。
| 仮説例 | 対応策例 | |
| ①来院時間~予約時間 | 必要以上に早い来院 | 順番待ちシステム(混雑状況の可視化による患者誘導)とスマホや電話等での順番案内(順番まであと5名で通知するなど)の導入。患者さんの予約有り無しで担当の医師を分ける。 |
| ①来院時間~診察開始(予約無し患者) | 混雑時に来院してしまう | 順番待ちシステム(混雑状況の可視化による患者誘導)とスマホや電話等での順番案内(順番まであと5名で通知するなど)の導入。患者さんの予約有り無しで担当の医師を分ける。 |
| ②予約時間~診察開始 | 予約枠への予約の詰めすぎ | 予約枠の取り方のルール、運用の見直し。予約設定可能最大数を設けるなど。 |
| ③診察開始~診察終了 | 診察以外で時間がかかっている(事務作業などで) | 問診システムを活用し、転記時間を短縮する。医師事務作業補助者・シュライバーの配置しタスクシフトを行う。 |
| ④診察終了~会計入力 | 検査結果の当日説明のため待ち時間が発生している | 検査結果説明を当日、後日両方可能とし、その旨掲示をする。電話やアプリによる結果説明を導入し、その対応で問題なければそれで終了とする。 |
| ④診察終了~会計入力 | 事務員不足手作業の多さ | 電子カルテとレセコン一体システムにした上で、診察テンプレートを作成する(手作業時間短縮、ミス漏れ軽減)。 |
| ⑤会計入力~会計収納 | 事務員不足手作業の多さ | 自動会計機や医療費後払いシステム(診察後そのまま帰宅できる)を導入する。 |
仮説の検証によって課題領域を特定出来たら、関係部署内、関係部署間で協議し対応策を立案します。簡単にですが、対応策例を「3.課題領域の特定 イベント単位と仮説例」に挙げています。その他、支援先病院での事例ですが、単価の低い患者さん(医療密度が低く診療所で対応できる患者さん)を逆紹介で減らし、経営に対するダメージを最小限に抑えつつ待ち時間を減らすという打ち手もありました。
立案した施策は、例えば①容易性、②即時性、③有効性の観点から評価し優先順位を付けたうえで実行に移していくのが効果的でしょう
| 観点 | 項目 |
| 🔴 容易性 | ポリシー/経営方針との関わりが小さいか |
| 🔴 容易性 | コストの増加が小さいか |
| 🔴 容易性 | 医師の判断への影響が小さいか |
| 🔴 容易性 | 患者の行動変容の必要性が少ないか |
| 🟢 即時性 | 既存オペレーションを変える範囲が小さいか |
| 🟢 即時性 | 事務方だけで進められるか |
| 🟢 即時性 | 医師の作業負担が増えないか |
| 🔵 有効性 | 滞在時間が減少するか |
インターネットの登場以来、患者さんが世の中に情報を発信・共有できる立場になり、病院・診療所の提供するサービスが評価されるという側面は年々強くなってきています。またコロナ禍から出来るだけ密な環境を避けたいという患者意識も高まっていることと思います。こういった時代背景も踏まえて、サービス向上の一つとして外来滞在時間の短縮を検討してみては如何でしょうか。